| 高分辨率MRI联合动态增强扫描对老年直肠癌术前T、N分期的诊断价值 |
直肠癌是常见的消化系统恶性肿瘤,老年患者是发病主要人群[1-2]。准确的分期评估可为直肠癌患者选择精准、个性化的治疗方案奠定基础,为治疗赢得时间,从而改善预后。《中国结直肠癌诊疗规范》中指出MRI应作为直肠癌的常规检查项目[3],其中高分辨率MRI对直肠壁及其周边情况的显示有一定优势,可指导外科手术确定切除范围。MRI动态增强扫描作为常规MRI平扫的有利补充,可清晰显示病灶与肠壁间关系、周边血管及器官等情况,为T、N分期(T分期指肿瘤侵犯深度;N分期指有无淋巴结转移,需结合淋巴结边缘、形态、内部信号特征)评估提供帮助。本研究旨在探讨高分辨率MRI平扫联合动态增强扫描在老年直肠癌术前T、N分期中的临床价值,以指导临床制订精准、个体化治疗方案。
1 资料与方法 1.1 一般资料本研究为回顾性研究,并经医院伦理委员会审查批准。收集我院2021年1—10月经病理证实、术前未行任何治疗的80例老年直肠癌患者为研究对象,其中男49例,女31例;年龄60~84岁,平均(67.2±7.5)岁;以大便次数增多、性状改变、便血为主要临床表现。80例患者中,上、中、下段直肠癌例数分别为13例(16.25%)、33例(41.25%)、34例(42.50%)。组织病理类型:腺癌普通型77例(96.25%),腺癌特殊型(黏液腺癌)3例(3.75%);病理类型:溃疡型66例(82.50%),隆起型14例(17.50%)。
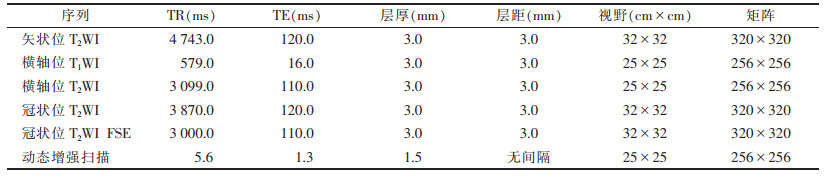
1.2 仪器与方法采用Siemens 3.0 T MRI扫描仪,相控阵线圈。患者取仰卧位,头先进。扫描序列为矢状位T2WI,横轴位T1WI、T2WI,低位直肠癌加扫冠状位T2WI、T2WI FSE。动态增强扫描:先扫轴位蒙片,后采用Gd-DTPA经肘静脉快速团注,流率2 mL/s,剂量0.2 mmol/kg体质量,扫描10期,每期9 s,延迟期加扫冠状位及矢状位。高分辨率MRI具体扫描序列及参数见表 1。
| 表 1 高分辨率MRI扫描序列及参数 |
 |
1.3 图像分析及观察指标
将MRI图像传输至阅图工作站,由2名高级职称医师对扫描结果行T、N分期,如有争议,与第3位医师共同协商达成一致。直肠癌T、N分期参照美国癌症联合委员会(AJCC)第8版结直肠癌分期系统更新解读及DISTANCE评估方法[4-5]:①T分期。T1期,肿瘤侵犯黏膜下层;T2期,肿瘤侵犯至固有肌层,但未穿透浆膜层;T3期,肿瘤穿透浆膜层达直肠周围系膜脂肪内;T4期,肿瘤累及腹膜结构或器官。②N分期。N0期,无区域淋巴结转移;N1期,1~3个区域内淋巴结转移;N2期,≥4个肠周淋巴结转移灶。
1.4 统计学分析采用SPSS 25.0软件,计算高分辨率MRI联合动态增强扫描对T、N分期的诊断准确率、特异度、敏感度、阳性预测值和阴性预测值。MRI分期与病理分期结果行Kappa一致性检验:0.8≤K<1.0为一致性很强,0.6≤K<0.8为一致性较强,0.4≤K<0.6为一致性中等,0.2≤K<0.4为一致性一般,K<0.2为一致性较差。以P<0.05为差异有统计学意义。
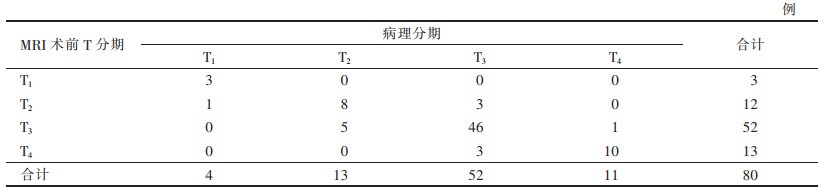
2 结果 2.1 高分辨率MRI联合动态增强扫描的T分期与病理T分期对比及诊断效能(表 2,3)| 表 2 80例老年直肠癌患者高分辨率MRI联合动态增强扫描术前T分期与病理分期对比 |
 |
| 表 3 高分辨率MRI联合动态增强扫描对80例老年直肠癌术前T分期的诊断效能 |
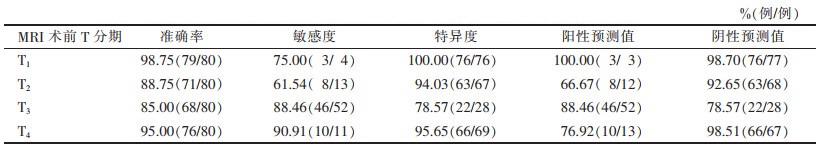 |
80例病理诊断示:T1期4例,T2期13例,T3期52例,T4期11例,高分辨率MRI联合动态增强扫描共准确诊断67例,准确率为83.75%;错误诊断13例,其中过度诊断9例(1例T1期误诊为T2期,5例T2期误诊为T3期,3例T3期误诊为T4期),4例诊断分期过低(3例T3期误诊为T2期,1例T4期误诊为T3期)。高分辨率MRI联合动态增强扫描的T分期与病理分期一致性很强(K=0.83,P<0.001)。
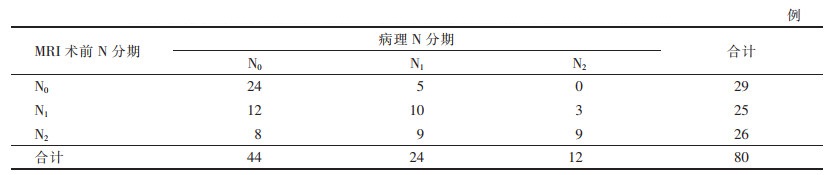
2.2 高分辨率MRI联合动态增强扫描N分期与病理N分期对比及诊断效能(表 4,5)| 表 4 80例老年直肠癌高分辨率MRI联合动态增强扫描术前N分期与病理分期对比 |
 |
| 表 5 高分辨率MRI联合动态增强扫描对80例老年直肠癌术前N分期的诊断效能 |
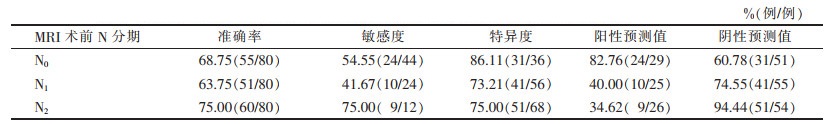 |
80例病理诊断示:N0期44例,N1期24例,N2期12例。高分辨率MRI联合动态增强扫描准确诊断43例,准确率为53.75%;错误诊断37例,其中过度诊断29例(12例N0期误诊为N1期,8例N0期误诊为N2期,9例N1期误诊为N2期),8例诊断分期过低(5例N1期误诊为N0期,3例N2期误诊为N1期)。高分辨率MRI联合动态增强扫描N分期与病理N分期一致性中等(K= 0.44,P<0.001)。
正常直肠、直肠癌的高分辨率MRI与动态增强扫描图像见图 1~3。
 |
| 注:患者,女,63岁。图 1a为高分辨率MRI轴位T2WI,示正常直肠壁黏膜层(a)、固有肌层(b)、直肠系膜筋膜呈低信号(c),黏膜下层(d)、直肠系膜呈高信号(e);图 1b为动态增强扫描轴位,示直肠壁(红箭)及周围血管(黑箭)强化情况 图 1 正常直肠高分辨率MRI与动态增强扫描图像 |
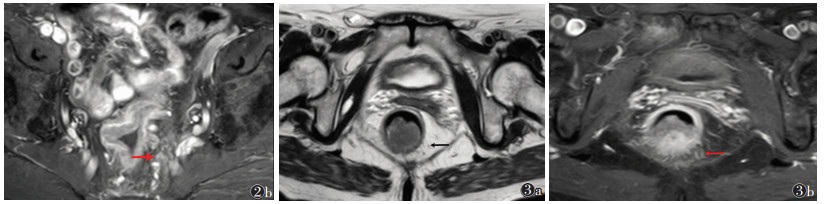 |
| 注:图 2为诊断正确病例,患者,男,67岁,MRI与病理均诊断T3N1。T2WI示直肠系膜筋膜内肿大淋巴结,边缘不规则(图 2a);动态增强扫描示淋巴结较均匀强化(红箭),且清晰显示病灶突破肠壁固有肌层后侵入直肠系膜内(图 2b)。图 3为误诊病例,患者,男,71岁,MRI诊断为T3期,病理诊断为T2期。T2WI轴位(图 3a)及动态增强扫描(图 3b)清晰显示病灶处周围直肠系膜内见反应性索条及毛刺(箭头) 图 2, 3 直肠癌高分辨率MRI与动态增强扫描图像 |
3 讨论
高分辨率MRI是在缩小视野、提高空间分辨力及薄层扫描的条件下清晰观察直肠及周边。T1WI显示正常直肠壁为均匀环形低信号,直肠系膜呈高信号;T2WI尤为重要,可清晰显示直肠壁各层结构,黏膜层、固有肌层、直肠系膜筋膜T2WI呈低信号,黏膜下层、直肠系膜T2WI呈高信号,形成鲜明的高、低信号对比,为肿瘤侵犯直肠壁范围并界定术前分期奠定重要基础[6-7]。动态增强扫描在直肠癌术前分期中起辅助作用,能反映肿瘤的血供情况,也为肿瘤是否进一步侵犯直肠肌层、周围血管、器官提供重要参考[8]。直肠癌高分辨率MRI一般表现为病灶处管壁僵硬、蠕动消失,管腔变窄,以及管壁不同程度局限性、弥漫性增厚,T1WI呈等、稍低信号,T2WI呈高、稍高信号,动态增强扫描呈不均匀强化。
本研究中,1例T1期过度诊断为T2期,病灶与邻近肠壁肌层关系紧密,环形低信号连续性不完整,导致过度诊断。MRI鉴别T1、T2期直肠癌有一定局限性;动态增强扫描可显示血供丰富并连续强化的黏膜下层,黏膜下层强化带连续显示提示病灶为T1期,强化带不完整则提示肿瘤侵犯至固有肌层,病灶已进入T2期[9],故动态增强扫描成为直肠癌T1、T2期鉴别的有利补充。过度诊断9例中,5例T2期误诊为T3期,均发现高信号周围直肠系膜内有肿瘤相似的索条状、毛刺状低信号,但病理结果示为炎症反应或纤维化所致,与Manikis等[10]研究结果一致。AJCC指南提出,直肠癌T2与T3期治疗方法不同,T2期采用直肠全系膜切除术,T3期则主张采用新辅助放化疗使病灶缩小后再行手术治疗[4]。因此,准确诊断T2、T3期,可为临床医师制订个性化治疗方案提供重要依据。谢伟等[11-13]研究显示,可通过直肠系膜内壁外索条的形状、边缘及强化方式帮助鉴别,粗短索条、边缘欠光滑、无或轻度强化提示肿瘤浸润;边缘光滑、明显强化、细长索条则提示炎性纤维增生、血管扩张。动态增强扫描示直肠肌层呈点线样、不均匀强化灶,肌层与周围脂肪交界面消失,提示病灶已进入T3期,可为鉴别T2、T3期诊断提供补充。另外,王铮等[14-15]指出,直肠癌肿瘤细胞明显增多、细胞外间隙缩小,自由水分子扩散受限,DWI呈高信号;而纤维炎症反应的条索灶,因细胞水肿导致细胞外间隙增大,自由水分子增加并运动范围扩大,DWI呈低信号,因此DWI也可帮助临床T2、T3期的诊断。另3例T3期过度诊断为T4期,图像显示病灶边缘不光整、毛糙、存在纤维索条,且与腹膜或毗邻器官分界不清,从而导致T3分期诊断过度。本组MRI术前T分期诊断正确67例,诊断准确率为83.75%,与病理分期一致性很强(K=0.83),与宇文谦等[16-19]报道一致。
直肠癌区域淋巴结转移是直肠癌患者预后的独立危险因素,N分期越高,术后复发率也越提高,且分期不同,治疗方案也存在差异;MRI对直肠癌N分期的诊断准确率比T分期低[19]。临床对直肠癌N分期的判定存在较大争议,现阶段MRI诊断N分期无统一标准,文献报道可根据淋巴结短径≥5 mm、正常淋巴结形态消失、边缘不清晰、信号不均匀/混杂、增强扫描呈不均匀强化等特点评估周围淋巴结是否有转移[20]。本组MRI术前N分期准确率为53.75%,与病理结果N分期一致性中等(K=0.44),与万丽娟等[21]研究结果一致。本组MRI对N0、N1期特异度较高,敏感度较低,原因可能是高分辨率MRI无法准确区分转移性淋巴结与增生性淋巴结,从而低估了N分期[22-23];另外,本研究在评价N分期时,未采用轴位T2WI脂肪抑制序列也可能是导致MRI术前N分期与病理结果有差异的原因。Song等[24]研究认为,矢状位T2WI脂肪抑制序列显示直肠癌淋巴结侵犯性能较好,反应性、转移性淋巴结呈高信号,周围脂肪抑制后呈低信号,其敏感度、特异度分别为68.75%、72.73%。Wei等[25]研究认为,动态增强扫描可提高MRI诊断淋巴结是否受累的特异度,且特异度从82.00%升至97.00%。此外,在评价直肠癌患者新辅助治疗疗效中,通过MRI动态增强扫描半定量参数可无创预测直肠癌化疗后的病理完全缓解状态。
本研究不足之处在于T1、T4期例数较少,因研究对象是老年患者,临床症状常被忽视且就医时间较晚,故病灶处于T1期时不易被发现;T4期多数选择术前新辅助治疗而非手术的患者。总之,高分辨率MRI能清晰区分正常直肠壁各层结构、肿瘤与肠管壁各层结构,以及与周围结构的关系;动态增强扫描可观察病灶血管、周围血管受侵、淋巴结受累特性等情况;两者联合对老年直肠癌患者的T分期准确率很高,能为个性化治疗方案的制订提供依据。
| [1] |
国家消化系统疾病临床医学研究中心(上海), 国家消化道早癌防治中心联盟, 中华医学会消化内镜学分会. 中国早期结直肠癌筛查流程专家共识意见(2019, 上海)[J]. 中华内科杂志, 2019, 58(10): 736-744. DOI:10.3760/cma.j.issn.0578-1426.2019.10.004 |
| [2] |
陈孝平, 王屹. 外科学[M]. 8版. 北京: 人民卫生出版社, 2013: 406-409.
|
| [3] |
中华人民共和国国家卫生健康委员会. 中国结直肠癌诊疗规范(2020年版)[J]. 中华外科杂志, 2020, 58(8): 561-585. DOI:10.3760/cma.j.cn112139-20200518-00390 |
| [4] |
姚宏伟, 吴鸿伟, 刘荫华. 从传统"群体化"诊治到精准"个体化"医疗: AJCC第八版结直肠癌分期系统更新解读[J]. 中华外科杂志, 2017, 55(1): 24-27. DOI:10.3760/cma.j.issn.0529-5815.2017.01.007 |
| [5] |
何伟荣, 连永伟, 李思荣, 等. 直肠癌术前磁共振成像"DISTANCE"评估与临床应用[J]. 辽宁医学院学报, 2019, 40(4): 33-35, 41. |
| [6] |
臧书芹, 沈浮, 陆建平. 基于高分辨T2WI的影像组学对直肠癌新辅助治疗疗效的评估价值[J]. 中国医学计算机成像杂志, 2019, 25(6): 53-57. |
| [7] |
崔春艳, 田丽, 姜武, 等. 3.0T高分辨MRI在直肠癌术前精细分期的评估价值[J]. 中国CT和MRI杂志, 2018, 16(3): 107-110. |
| [8] |
谢雨恩. DCE-MRI对直肠癌的诊断研究进展[J]. 实用放射学杂志, 2017, 33(9): 1462-1464, 1480. DOI:10.3969/j.issn.1002-1671.2017.09.037 |
| [9] |
于静, 崔倩, 季倩, 等. 直肠MRI对直肠癌术前T分期评估的研究进展[J]. 国际医学放射学杂志, 2022, 45(3): 318-321. |
| [10] |
MANIKIS G C, MARIAS K, LAMBREGTS D M J, et al. Diffusion weighted imaging in patients with rectal cancer: comparison between Gaussian and non-Gaussian models[J]. PLoS One, 2018, 13(4): 0196262. |
| [11] |
谢伟, 马俊芳, 靳二虎. 动态增强MRI在中下段直肠癌T3分期中的应用研究[J]. 国际医学放射学杂志, 2012, 35(4): 307-310. |
| [12] |
许蕾, 邵瑞, 李红蕾, 等. 基于MRI多参数联合对T3期直肠癌亚分期的诊断价值[J]. 放射学实践, 2020, 35(4): 514-518. |
| [13] |
吴德生, 梁烨鑫, 陈秀婵, 等. 高分辨T2WI在直肠癌壁外血管侵犯诊断中的应用价值[J]. 中国中西医结合影像学杂志, 2020, 18(6): 548-551. DOI:10.3969/j.issn.1672-0512.2020.06.003 |
| [14] |
王铮, 苏丹柯, 赖少侣, 等. MR扩散加权成像诊断直肠癌患者局部复发的应用价值[J]. 临床放射学杂志, 2018, 37(8): 13341338. |
| [15] |
张文文, 黄刚, 周星, 等. DCE-MRI定量参数与直肠癌病理分期及分级的相关性研究[J]. 临床放射学杂志, 2016, 35(7): 10581061. |
| [16] |
宇文谦, 常红, 李海玲, 等. 高分辨3.0 T MRI扫描对直肠癌术前分期的临床应用[J]. 中国临床医学影像杂志, 2017, 28(7): 504506, 515. |
| [17] |
唐娜, 尚乃舰, 张红霞. 3.0 T高分辨率MRI在直肠癌术前T分期中的价值[J]. 中国临床医学影像杂志, 2016, 27(8): 562-564, 569. |
| [18] |
程遥, 邱建荣, 陈俊强, 等. 多模态MRI对直肠癌术前分期的诊断价值[J]. 中国中西医结合影像学杂志, 2021, 19(6): 572-575, 583. DOI:10.3969/j.issn.1672-0512.2021.06.017 |
| [19] |
杨志宏, 曹杰, 朱少群, 等. 3.0 T磁共振T2加权成像联合弥散加权成像在老年直肠癌术前TN分期中的应用价值[J]. 中国老年学杂志, 2020, 40(7): 1417-1420. DOI:10.3969/j.issn.1005-9202.2020.07.022 |
| [20] |
陈琰, 杨心悦, 卢宝兰, 等. 3.0 T高分辨MRI诊断直肠癌直肠系膜淋巴结转移的应用价值[J]. 中华胃肠外科杂志, 2018, 21(7): 786-792. DOI:10.3760/cma.j.issn.1671-0274.2018.07.013 |
| [21] |
万丽娟, 张红梅, 张翀达, 等. MRI平扫联合增强扫描在直肠癌肿瘤分期中的价值比较[J]. 癌症进展, 2018, 16(12): 14721476. |
| [22] |
张翀达, 张红梅, 孟闫凯, 等. T2加权成像和扩散加权成像在直肠癌分期中的应用[J]. 中华肿瘤杂志, 2018, 40(1): 46-51. |
| [23] |
雷静, 王海屹. 磁共振成像在新辅助治疗后直肠癌再分期及疗效评估中的应用[J]. 中华胃肠外科杂志, 2018, 21(6): 637-641. DOI:10.3760/cma.j.issn.1671-0274.2018.06.004 |
| [24] |
SONG L, YIN J. Application of texture analysis based on sagittal fat-suppression and oblique axial T2-weighted magnetic resonance imaging to identify lymph node invasion status of rectal cancer[J]. Front Oncol, 2020, 10: 1364. DOI:10.3389/fonc.2020.01364 |
| [25] |
WEI M Z, ZHAO Z H, WANG J Y. The diagnostic accuracy of magnetic resonance imaging in restaging of rectal cancer after preoperative chemoradiotherapy: a meta-analysis and systematic review[J]. J Comput Assist Tomogr, 2020, 44(1): 102-110. DOI:10.1097/RCT.0000000000000964 |
 2022, Vol. 20
2022, Vol. 20


