| 乳腺黏液癌的MRI表现 |
乳腺黏液癌是一种少见的特殊类型浸润性癌,占乳腺癌的1%~7%[1]。临床特点为肿瘤侵袭性小,淋巴结转移少,预后较好,临床治疗多采用保乳手术[2],而乳腺针吸活检对于黏液癌诊断困难[3],因此术前依据影像表现正确诊断对临床制订治疗计划有重要意义。目前,国内外对乳腺黏液癌的X线、MRI表现特征报道有限[4-8]。现回顾性分析我院2018年1月至2021年4月经手术病理证实的9例乳腺黏液癌的MRI表现,探讨肿块形态学、T1WI及T2WI信号强度、ADC图表现、肿块强化特点及动态增强扫描TIC的诊断价值。
1 资料与方法 1.1 一般资料9例均为女性,年龄36~61岁,平均(49.0±9.8)岁;发病部位左乳7例,右乳2例;2例混合少量导管内癌、微乳头状癌。发现乳腺肿块3 d至10个月,均无发热、乳房红肿及乳头溢液;体格检查均触及质硬肿块。9例均在术前2周内行乳腺MRI检查(平扫、增强扫描)。
1.2 仪器与方法采用Siemens Skyra 3.0 T超导MRI扫描仪及18通道乳腺专用相控阵表面线圈。患者取俯卧位,双乳自然悬垂于线圈孔内,扫描范围从腋窝至乳腺下缘。平扫采用横断面三维快速扰相梯度回波序列T1WI TR 5.4 ms,TE 2.5 ms,层厚1.7 mm,层距0.34 mm,激励次数1;脂肪抑制T2WI TR 3 770 ms,TE 70 ms,层厚4 mm,层距0.8 mm,激励次数2。DWI采用快速反转恢复平面回波序列,扫描参数:TR 5 360 ms,TE 57 ms,层厚5 mm,层距1 mm,激励次数4,矩阵160×160,b值分别取0、1 000 s/mm2。动态增强扫描行横轴位脂肪抑制三维快速扰相梯度回波序列T1WI TR 4.4 ms、TE 1.6 ms、层厚1.8 mm、层距0.36 mm、激励次数1、矩阵384× 314,对比剂采用Gd-DTPA,使用高压注射器经手背静脉以2.5 mL/s的流率注射,剂量0.2 mL/kg体质量,之后使用10 mL生理盐水冲管,共扫描6期。延迟期行横轴位T1WI TR 7.6 ms,TE 3.9 ms,层厚0.8 mm,层距0.16 mm,激励次数1,矩阵448×363。
1.3 图像分析数据测量及图像处理在syngo. via图像后处理工作站进行。分析平扫上病变的信号强度,增强扫描后病变的形态、边缘、内部强化特征及动态增强扫描曲线类型(流入型、平台型、流出型)。在工作站自动生成的ADC图上测量ADC值,选取ADC图显示病灶最大层面,根据病变大小手动选取ROI,ADC值测量3次取平均值,并测量同侧或对侧正常乳腺组织的ADC值进行对照。在工作站上绘制动态增强扫描TIC,ROI选在病灶强化最明显区域。
1.4 统计学分析采用SPSS 19.0统计学软件分析数据,乳腺黏液癌和正常乳腺组织ADC值比较行配对设计资料t检验,以P < 0.05为差异有统计学意义。
2 结果 2.1 病灶的一般情况9例均为单侧发病,最大径8.5~32.0 mm,平均(21.7±7.0)mm。8例为单发病灶,1例多发、沿导管方向呈簇集状分布;左乳7例,右乳2例;位于外上象限4例,内上象限2例,外上及外下象限(占据2个象限或位于2个象限交界区)3例。
2.2 MRI平扫及动态增强扫描表现9例中,4例边缘不规则,5例边缘光滑;4例形态不规则、4例呈分叶状,1例呈类圆形。T1WI均呈稍低信号;T2WI均呈明显高信号,其中7例内部呈混合低信号;DWI均呈高信号,ADC图呈明显高信号,b值为1 000 s/mm2时,病变与正常乳腺组织的平均ADC值分别为(1.96±0.15)×10-3 mm2/s、(1.08±0.25)×10-3 mm2/s,黏液癌ADC值明显高于正常乳腺组织,两者差异有统计学意义(P < 0.05)。动态增强扫描后,6例动脉期至延迟期均表现为不规则明显环形强化,内部呈轻中度不均匀片状、分隔样及小结节强化;3例增强扫描各期表现为明显强化,其中1例均匀、2例不均匀。9例TIC均为流入型,其中2例伴平台型。
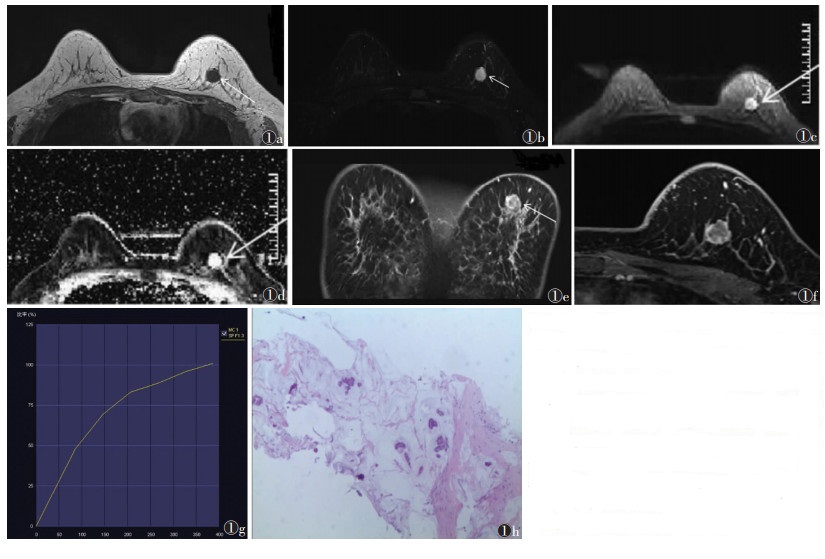 |
| 图 1 女,44岁,左乳黏液癌,MRI示左乳12点钟方向肿块,呈分叶状,边缘光滑 图 1a T1WI示病灶呈低信号(箭) 图 1b 脂肪抑制T2WI呈明显高信号伴中央不均匀信号(箭) 图 1c DWI(b值1 000 s/mm2)呈高信号(箭) 图 1d ADC图呈高信号(箭),ADC值为2.07×10-3 mm2/s 图 1e,1f 动态增强扫描后7 min,病灶呈环形强化为主伴内部片状、结节状及分隔样强化(箭) 图 1g TIC呈流入型 图 1h 病理图片,大量细胞外黏液被纤维组织分隔成黏液湖,其上漂浮的癌细胞排列成巢团状及腺管状,瘤细胞异型性小、核分裂级别低(HE,低倍放大) |
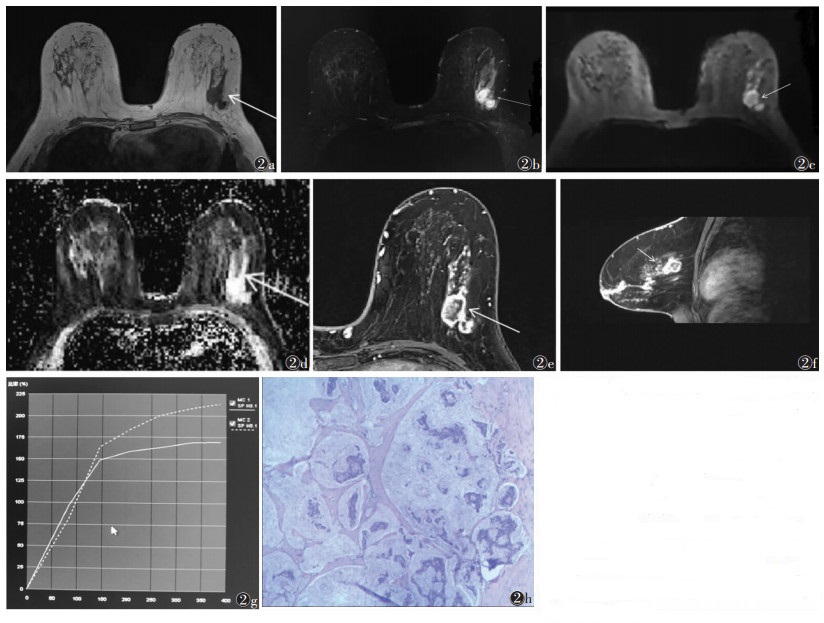 |
| 图 2 女,57岁,左乳黏液癌,MRI示左乳外象限肿块,形态不规则,呈多灶性 图 2a T1WI呈低信号(箭) 图 2b 脂肪抑制T2WI呈明显高信号伴中央不均匀信号(箭) 图 2c DWI(b值1 000 s/mm2)呈高信号(箭) 图 2d ADC图呈高信号(箭),ADC值为1.94×10-3 mm2/s 图 2e,2f 动态增强扫描7 min,病灶呈多发不规则环形强化,伴内部不均匀片状、结节状强化,局部似铺路石征(箭),可见周围沿导管簇集状分布的强化结节 图 2g TIC呈流入型及平台型 图 2h 病理图片,癌细胞排列成巢团状、腺管状或微乳头状漂浮在黏液湖中(HE,低倍放大) |
3 讨论 3.1 乳腺黏液癌的临床与病理
乳腺黏液癌是乳腺癌中一种较少见的类型,特征为含有大量的细胞外黏液成分,又称胶样癌,发病率不高;其临床、病理及影像表现不同于常见的乳腺浸润性癌,肿瘤生长缓慢,侵袭性小,与其他病理类型乳癌相比,腋窝淋巴结转移相对少见,预后较好,10年生存率超过90%。本组9例平均年龄(49.0±9.8)岁,较既往文献[9]报道低,临床均表现为乳腺无痛性包块,仅1例伴腋窝淋巴结转移。
乳腺黏液癌病理特征为癌细胞产生大量黏液,在细胞外积聚成黏液湖,细胞分化较好,肿瘤中含50%以上的黏液成分,即可定为黏液癌,组织学上分为单纯型黏液癌和混合型黏液癌。单纯型黏液癌的黏液含量超过瘤体90%;而混合型黏液癌中50%~ 90%为黏液,且含有少量非黏液的浸润性癌成分,但若含有局部的导管原位癌成分仍属于单纯型黏液癌[2-3];本组均属于单纯型黏液癌。混合型黏液癌因其伴随的浸润性癌的特点,侵袭性较单纯型黏液癌高,且预后差[10]。
3.2 乳腺黏液癌的MRI表现及其与病理的关系本组9例中呈分叶状4例,形态不规则4例,类圆形1例;边界光滑或不规则,周围浸润少;其中1例含少量导管内癌和微乳头状癌成分,可见周围沿导管簇集状分布结节。病理上黏液癌常见到半透明胶冻样物或囊腔样改变,而胶冻样物有一定张力,压迫肿瘤组织向周围组织膨胀,使肿瘤边界比较清楚,但肿瘤生长速度不一致时可形成小分叶状边缘。黏液癌因含有大量的黏液成分,故在脂肪抑制T2WI上呈明显高亮信号[11];本组9例脂肪抑制T2WI均呈高信号,但不同于囊肿的病变内部信号不均匀,7例肿块内部可见混合稍低信号,具有一定特征性,推测可能与病理上黏液中漂浮簇状增生的细胞相关。
DWI对乳腺肿块的诊断及良恶性鉴别具有很大价值,目前认为多数乳腺癌细胞密度较高,ADC值低,而良性肿块ADC值高;用ROC曲线分析,以ADC值1.24×10-3 mm2/s为界值对恶性病灶预测的敏感度71.4%,特异度88.9%,AUC 0.819[12]。但由于黏液癌病理上的特殊性,尽管DWI由于T2透过效应呈高信号,但其ADC值不同于常见的浸润性导管癌,ADC值不降低反而高于正常乳腺组织,且明显高于其他病理类型的乳腺癌,以及纤维腺瘤、脓腔的ADC值,亦明显高于乳腺良、恶性病变的ADC界值。这也是MRI在乳腺影像报告和数据系统(BI-RADS)分类易低估的一个原因。
MRI BI-RADS诊断标准指出,肿块不规则厚壁环形强化多数是恶性特征,阳性预测值为79%~92%[12]。本组6例增强扫描以肿块边缘环形强化为主,不同于囊肿合并感染或脂肪坏死,亦不同于厚壁脓肿和三阴性乳腺癌:黏液癌肿块内部均呈不同形态及程度的强化,主要表现为小结节、线状或分隔样、不均匀片状轻中度强化,局部可形成铺路石征,该强化方式对黏液癌的诊断及鉴别诊断有一定价值;厚壁脓肿表现为厚壁均匀环形强化,内部脓腔并无强化,与黏液癌的强化特点不同;三阴性乳腺癌亦可呈环形强化,但内部强化特点及TIC均与黏液癌有所不同[13-14]。本组另1例较小病灶表现为均匀强化,可能与肿瘤较小有关;另2例肿块表现为不均匀明显强化,缺乏特异性。MRI动态增强扫描已成熟应用于乳腺癌诊断,准确率较高[15-16],通常TIC流出型提示恶性,流入型提示良性,平台型既可为良性也可为恶性。本组9例均为流入型,其中2例伴平台型,与纤维腺瘤的曲线有很大的交叉,这时会低估病灶的恶性程度。本组3例术前MRI均判定为BI-RADS 3类,主要因为临床医师对黏液癌的MRI特点缺乏认识。
综上所述,乳腺黏液癌的MRI表现不同于常见的浸润性导管癌,形态学上具有良性肿瘤的特征,但边缘可表现为不规则,ADC值较高,TIC以流入型为主,这些表现可能导致BI-RADS分类低估。而T2WI肿块内部信号不均匀及增强扫描肿块内部强化方式,是诊断黏液癌的重要征象。本研究的不足之处是例数较少,仅对MRI基本特征作了分析、概述,未对单纯型和混合型黏液癌进行对比及分组研究,有待今后积累更多病例进行深入研究。
| [1] |
OKAFUJI T, YABUUCHI H, SAKAI S, et al. MR imaging features of pure mucinous carcinoma of the breast[J]. Eur J Radiol, 2006, 60(3): 405-413. DOI:10.1016/j.ejrad.2006.08.006 |
| [2] |
ANAN K, MITSUYAMA S, TAMAE K, et al. Pathological features of mucinous carcinoma of the breast are favourable for breast-conserving therapy[J]. Eur J Surg Oncol, 2001, 27(5): 459-463. DOI:10.1053/ejso.2001.1142 |
| [3] |
LAM W W, CHU W C, TSE G M, et al. Role of fine needle aspiration and tru cut biopsy in diagnosis of mucinous carcinoma of breast: from a radiologist's perspective[J]. Clin Imaging, 2006, 30(1): 6-10. DOI:10.1016/j.clinimag.2005.06.031 |
| [4] |
顾雅佳, 王玖华, 张廷璆. 乳腺黏液腺癌的钼靶X线表现与病理对照研究[J]. 中华放射学杂志, 2002, 36(11): 973-976. DOI:10.3760/j.issn:1005-1201.2002.11.003 |
| [5] |
NARISADA H, AOKI T, SASAGURI T, et al. Correlation between numeric gadolinium-enhanced dynamic MRI rations and prognostic factors and histologic type of breast carcinoma[J]. AJR Am J Roentgenol, 2006, 187(2): 297-306. DOI:10.2214/AJR.05.0696 |
| [6] |
刘佩芳, 尹璐, 牛昀, 等. 乳腺黏液腺癌MRI表现特征及其与病理对照研究[J]. 中华放射学杂志, 2009, 43(5): 470-475. DOI:10.3760/cma.j.issn.1005-1201.2009.05.005 |
| [7] |
叶琼玉, 林小影, 罗振东, 等. 乳腺粘液癌的超声、钼靶X线及MR表现[J]. 现代医用影像学, 2019, 28(10): 2147-2151. DOI:10.3969/j.issn.1006-7035.2019.10.002 |
| [8] |
邹启桂, 王思奇, 蒋燕妮, 等. 钼靶和MR诊断乳腺纯黏液腺癌[J]. 中国医学影像技术, 2017, 33(1): 42-45. |
| [9] |
BARKLEY C R, LIGIBEL J A, WONG J S, et al. Mucinous breast carcinoma: a large contemporary series[J]. Am J Surg, 2008, 196(4): 549-551. DOI:10.1016/j.amjsurg.2008.06.013 |
| [10] |
SKOTNICKI P, SAS-KORCZYNSKA B, STRZEPEK L, et al. Pure and mixed mucinous carcinoma of the breast: a comparision of clinical outcomes and treatment results[J]. Breast J, 2016, 22(5): 529-534. DOI:10.1111/tbj.12621 |
| [11] |
WESTRA C, DIALANI V, MEHTA T S, et al. Using T2-weighted sequences to more accurately characterize breast masses seen on MRI[J]. AJR Am J Roentgenol, 2014, 202(3): 183-190. DOI:10.2214/AJR.13.11266 |
| [12] |
程流泉, 龙莉艳. 乳腺MRI手册[M]. 北京: 人民军医出版社, 2013: 76-104.
|
| [13] |
李丽, 郑玉荣, 张静, 等. MRI参数与三阴性乳腺癌组织病理学分级及淋巴结转移的相关性研究[J]. 中国中西医结合影像学杂志, 2020, 18(4): 374-378. |
| [14] |
李金环, 张婧婧, 陆璐, 等. 三阴性乳腺癌的钼靶X线及MRI表现[J]. 临床放射学杂志, 2015, 34(6): 894-897. |
| [15] |
吴杰, 敬宗林, 黄小华, 等. MRI动态增强扫描联合扩散峰度成像对乳腺良恶性病变的鉴别诊断价值[J]. 中国中西医结合影像学杂志, 2020, 18(4): 378-382. |
| [16] |
NARISADA H, AOKI T, SASAGURI T, et al. Correlation between numeric gadolinium-enhanced dynamic MRI ratios and prognostic factors and histologic type of breast carcinoma[J]. AJR Am J Roentgenol, 2006, 187(2): 297-306. DOI:10.2214/AJR.05.0696 |
 2021, Vol. 19
2021, Vol. 19


