| 分别基于胫骨与股骨为参考点的MOWHTO术后髌骨高度测量及其与前方截骨间隙的相关性分析 |
2. 山东中医药大学,山东 济南 250355
胫骨高位截骨术(high tibial osteotomy, HTO)为骨性关节炎阶梯治疗的重要组成部分, 主要针对胫骨近端内翻畸形导致的内侧间室骨性关节炎患者, 可纠正内翻, 恢复正常生物力线, 缓解疼痛, 适用于有较高运动需求的相对年轻患者。确切的中长期疗效使HTO得到越来越多医师的推崇[1-2]。但HTO对髌骨高度的影响始终存在争论[3-4]。传统测量髌骨高度的方法主要有3种:Insall指数、Caton指数及BP指数, 三者均以胫骨为参考点。对于胫骨高位内侧开放楔形截骨术(medial open wedge high tibial osteotomy, MOWHTO)而言, 由于手术前后髌韧带长度并未改变, Insall指数并不合适, 且术后胫骨后倾角的改变也使BP指数出现测量偏差[5-6]。Caton指数测量的是髌骨关节面最低点至胫骨平台轮廓前上角的距离, 相比于BP指数, 受胫骨后倾角改变导致的误差不显著。近来, Ihle等[4]提出了测量髌骨高度的新方法——股骨髌骨高度指数(femoral patella height index, FPHI), 此方法以股骨为参考点, 因MOWHTO并不对股骨侧骨性结构进行手术操作, 相比于前3种测量方法, 其测量参数更加稳定, 可重复性好。本文应用Caton指数及FPHI对MOWHTO前后髌骨高度进行测量对比, 并探讨前方截骨间隙与髌骨高度变化的相关性。
1 资料与方法 1.1 一般资料回顾性分析2016年4月至2018年4月在山东中医药大学附属医院行MOWHTO术的73例患者的临床及影像资料, 其中, 男39例(42膝), 女34例(40膝); 年龄45~71岁, 平均(54.63±5.79)岁。患者主诉均为膝关节内侧疼痛, 查体膝关节内侧间隙压痛, 于术前1周内行患膝MRI及负重位下肢全长正侧位X线片, 诊断为膝关节内翻畸形、内侧间室骨性关节炎。术后1周内行膝关节CT扫描, 术后3个月行下肢全长正侧位X线片。术前应用Miniaci法规划胫骨近端内侧矫正角度, 术中采用标准双平面上行截骨, Tomofix锁定钢板进行坚强内固定。术后1周拄拐、部分负重行走, 逐步过渡至6周后脱拐行走。
纳入标准:疼痛主要集中在关节内侧的膝关节骨性关节炎, 系统保守治疗6个月以上疗效不满意者; 外侧间室软骨和半月板正常、胫骨内翻畸形>5°、180° < 胫股角 < 195°、屈曲挛缩畸形 < 10°、最大屈曲角度>90°者。排除标准:合并膝关节外侧间室软骨退变、屈曲挛缩畸形>15°及炎症性关节炎患者。
1.2 仪器与方法 1.2.1 前方截骨间隙测量(图 1a)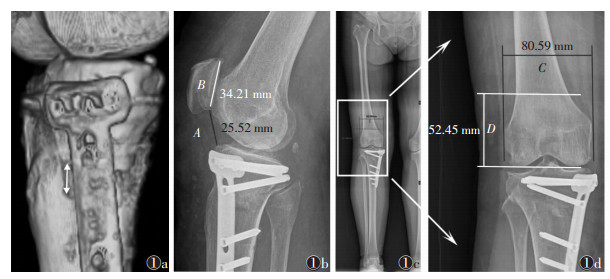 |
| 图 1 女,54岁 图 1a 术后CT重建测量前方截骨间隙(白箭) 图 1b 术后3个月屈膝30°纯侧位片Caton指数测量(A/B)(A为髌骨关节面最低点至胫骨平台轮廓前上角的距离,B为髌骨关节面的长度) 图 1c,1d 术后3个月时负重位下肢全长正位片股骨髌骨高度指数(FPHI)测量(C/D)(C为股骨内上髁与外上髁切线的垂直距离,D为髌骨上极与股骨内外髁关节面切线的垂直距离) |
所有患者术后1周内均应用同一台GE 320层螺旋CT扫描仪行薄层CT扫描及三维重建, 以胫骨结节后内方截骨间隙为平面测量前方截骨间隙。分为2组, A组为截骨间隙 < 10 mm, 36例39膝, 截骨间隙平均(7.38±1.39)mm; B组≥ 10 mm, 37例43膝, 截骨间隙平均(11.89±1.75)mm。
1.2.2 Caton指数测量法(图 1b)① 由同一技师采用同一台Siemens X线摄像机分别获得术前及术后3个月时膝关节屈膝30°纯侧位像; ②测量髌骨关节面最低点至胫骨平台轮廓前上角的距离(A); ③测量髌骨关节面的长度(B); ④根据公式计算Caton指数, Caton指数=A/B。
1.2.3 FPHI指数测量法(图 1c, 1d)参照Ihle等[4]的研究结果, 由2名测量者独立按照以下流程进行操作, 并取平均值作为最终结果:①分别获得术前及术后3个月时标准的负重位下肢全长正位X线片; ②测量股骨内上髁与外上髁切线的垂直距离(C); ③测量髌骨上极与股骨内外髁关节面切线的垂直距离(D); ④根据公式计算FPHI, FPHI=C/D。
1.3 统计学方法采用SPSS 24.0统计软件对数据进行分析。计量资料以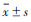
73例共82膝获得随访。以Caton指数为测量指标, 2组组内术前与术后3个月差异均有统计学意义(均P < 0.05);以FPHI为测量指标, 术前与术后3个月A组差异无统计学意义(P>0.05), B组差异有统计学意义(P < 0.05)(表 1)。
表 1 胫骨高位截骨术前术后Caton指数及FPHI比较( |
 |
3 讨论
近年来, 不少学者[7-8]就HTO对髌骨高度的影响一直存在争论。多数研究[3, 6]认为MOWHTO后髌骨高度会有所降低, 但不同测量指数得出的结论不同。对于上行双平面截骨, 由于髌韧带长度及髌骨长度均未改变, Insall指数也未受明显影响。有研究认为HTO术后胫骨平台后倾角会发生改变。Smith等[5]发现MOWHTO能够增加胫骨平台后倾角, 胫骨高位外侧闭合楔形截骨术则减少后倾, 两者平均相差6.25°。Ihle等[4]发现MOWHTO使胫骨平台后倾角平均增加3°。胫骨平台后倾角的改变, 可缩短髌骨关节面最低点到胫骨平台延长线的垂直距离, 导致手术前后BP指数产生误差, 影响结果的可靠性。相比于BP指数, Caton指数受胫骨后倾改变导致的误差则相对较小。FPHI指数以股骨为参考点, 与胫骨平台解剖结构无关, 无需考虑HTO后胫骨平台后倾角及胫骨结节位置改变可能产生的误差。且与传统测量指数要求屈膝30°纯侧位片的投射不同, FPHI指数利用下肢负重全长正位片测量更易获得。理论上, 对于MOWHTO来说, Caton指数及FPHI指数具有相对较高的稳定性及可靠性。
MOWHTO内翻矫正程度与髌骨高度的相关性目前并无定论。Otsuki等[9]研究发现MOWHTO术中力线每矫正1°, Caton指数减少1.7%, 其纳入75例平均矫正9.3°, Caton指数减少16.0%。Ihle等[4]通过FPHI指数测得99例MOWHTO前后髌骨并无明显改变。本研究对髌骨高度和前方截骨间隙的相关性分析表明, 当以前方截骨间隙为变量分组时, 测得的髌骨高度不同程度降低。Lee等[3]研究指出, 当截骨间隙 < 10 mm时, 髌骨高度术后与术前比较差异无统计学意义, 这与术后髌韧带周围瘢痕挛缩、股四头肌肌力退变有关; 当截骨间隙≥ 10 mm时, 髌骨高度术后较术前明显降低, 考虑此时与胫骨结节向远方相对移位导致髌韧带紧张有关。Gaasbeek等[10]研究结果与之相似, MOWHTO中截骨角度为7°、15°时, 髌骨下降分别约1.5、4.2 mm。本研究发现以Caton指数为测量指标, 当前方截骨间隙 < 10 mm时, 髌骨高度手术前后比较, 差异有统计学意义, 应与后胫骨平台后倾角增加有关, 此改变可能由于术中内侧副韧带等后内侧软组织未完全松解、胫骨平台前上角相对抬升导致[5]。
髌骨低位有可能导致髌股关节压力增加, 诱发髌股关节退变[11]。Kim等[12]对114例行MOWHTO, 并于术后平均2年取出内固定时探查髌股关节软骨退变情况, 未发现髌骨倾斜及偏移, 但约22%的患者髌骨软骨退变, 41%的患者股骨滑车软骨退变, 11%出现髌股关节疼痛症状。Kloos等[13]通过尸体研究进一步证实了这种可能性, 发现当上行双平面截骨时, 力线矫正10°对髌股关节压力的影响明显大于力线矫正5°时, 而当改为下行截骨时则无此影响。因此, 对于术前规划截骨间隙较大者, 应考虑常规上行双平面截骨对髌骨高度带来的负面影响。
| [1] |
Schuster P, Gesslein M, Schlumberger M, et al. Ten-Year results of medial open-wedge high tibial osteotomy and chondral resurfacing in severe medial osteoarthritis and varus malalignment[J]. Am J Sports Med, 2018, 46: 1362-1370. |
| [2] |
Goshima K, Sawaguchi T, Sakagoshi D, et al. Age does not affect the clinical and radiological outcomes after open-wedge high tibial osteotomy[J]. Knee Surg Sports Traumatol Arthrosc, 2017, 25: 918-923. |
| [3] |
Lee OS, Ahn S, Lee YS. Changes of sagittal and axial alignments of patella after open- and closed-wedge high-tibial osteotomy:a systematic review and meta-analysis[J]. J Knee Surg, 2018, 31: 625-634. |
| [4] |
Ihle C, Ahrend M, Grunwald L, et al. No change in patellar height following open wedge high tibial osteotomy using a novel femur-referenced measurement method[J]. Knee, 2017, 24: 1118-1128. |
| [5] |
Smith TO, Sexton D, Mitchell P, et al. Opening or closing-wedged high tibial osteotomy:a meta-analysis of clinical and radiological outcomes[J]. Knee, 2011, 18: 361-368. |
| [6] |
Bin SI, Kim HJ, Ahn HS, et al. Changes in patellar height after opening wedge and closing wedge high tibial osteotomy:a metaanalysis[J]. Arthroscopy, 2016, 32: 2393-2400. |
| [7] |
林天烨, 张庆文, 陈镇秋, 等. 膝关节骨关节炎患者的开放性胫骨高位楔形截骨治疗[J]. 中国骨与关节杂志, 2018, 7(8): 581-585. |
| [8] |
刘娜, 王丙刚, 陈德生, 等. 胫骨高位开放截骨与闭合截骨:放射学结构变化的Meta分析[J]. 实用骨科杂志, 2016, 22(12): 1104-1111. |
| [9] |
Otsuki S, Murakami T, Okamoto Y, et al. Risk of patella baja after opening-wedge high tibial osteotomy[J]. J Orthop Surg (Hong Kong), 2018, 26: 614462772. |
| [10] |
Gaasbeek R, Welsing R, Barink M, et al. The influence of open and closed high tibial osteotomy on dynamic patellar tracking:a biomechanical study[J]. Knee Surg Sports Traumatol Arthrosc, 2007, 15: 978-984. |
| [11] |
Longino PD, Birmingham TB, Schultz WJ, et al. Combined tibial tubercle osteotomy with medial opening wedge high tibial osteotomy minimizes changes in patellar height:a prospective cohort study with historical controls[J]. Am J Sports Med, 2013, 41: 2849-2857. |
| [12] |
Kim KI, Kim DK, Song SJ, et al. Medial open-wedge high tibial osteotomy may adversely affect the patellofemoral joint[J]. Arthroscopy, 2017, 33: 811-816. |
| [13] |
Kloos F, Becher C, Fleischer B, et al. High tibial osteotomy increases patellofemoral pressure if adverted proximal, while open-wedge HTO with distal biplanar osteotomy discharges the patellofemoral joint:different open-wedge high tibial osteotomies compared to an extra-articular unloading device[J]. Knee Surg Sports Traumatol Arthrosc, 2019, 27: 2334-2344. |
 2020, Vol. 18
2020, Vol. 18


