| 踝关节撞击综合征的影像学评价 |
2. 甘肃省人民医院, 甘肃 兰州 730013
踝关节撞击综合征是足踝外科的常见疾病,由于距骨和胫腓骨产生骨性撞击,或瘢痕组织增生、韧带卡压造成软组织撞击,导致患者踝关节肿胀、局灶性压痛且活动时加剧、局部绞索及屈伸活动受限的一组临床综合征[1-2],对其认识不足,可导致诊断延迟。该病好发于运动员或踝关节反复微创伤、习惯性扭伤人群。根据撞击发生的解剖部位可分为前踝、前外踝、前内踝、后踝及后内踝撞击综合征,最常见的是前踝、前外踝和后踝撞击综合征[3];根据病因可分为骨性撞击、软组织撞击、软组织/骨性撞击[4]。
目前,踝关节撞击综合征的临床诊断主要依靠病史和体格检查,确诊需关节镜,但其为微创检查且存在感染等并发症。临床常用的无创性影像学检查,如X线摄影、CT、MRI、超声等有助于踝关节撞击综合征的诊断、分型及鉴别诊断。因此,本文旨在阐明踝关节撞击综合征的病理机制及影像学特点。
1 前踝撞击综合征(anterior ankle impingement syndrome)前踝撞击综合征是引起前踝慢性疼痛的最常见原因,背屈时加重,最早由McMurray报道,并称之为足球踝[5]。典型症状是慢性前踝疼痛及反复脚踝扭伤史,体格检查表现为踝关节软组织肿胀、踝前局灶性压痛和背屈功能受限,距骨和胫骨活动范围<60°。
1.1 病理机制反复用力的背屈活动造成踝关节前方软骨负载过度引发软骨损伤、剥脱,软骨下骨质囊变、吸收,关节内软组织摩擦、滑膜组织肥厚增生,最终胫骨远端前唇、距骨颈前方骨质增生、硬化,鸟嘴样骨赘形成(图 1)。研究表明,骨赘形成与反复的微损伤有关,骨赘位于关节囊内侧面,而非关节囊附着点[5-6]。单纯的骨赘形成并不会发生撞击,当炎性组织嵌入骨赘之间发生挤压时可引发撞击[3]。
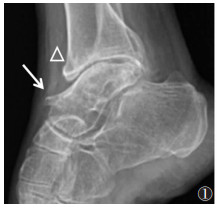 |
| 注:患者,女,33岁,示胫骨远端前唇(三角形)、距骨颈前方(箭头)骨质增生,呈鸟嘴样改变 图 1 前踝撞击综合征X线侧位片 |
1.2 影像学表现
踝关节最大程度背伸负重侧位片可显示胫骨远端前唇、距骨颈前方骨赘位置、大小,但X线对早期软骨嵴显示不明显,无法精确评估其大小。MPR及3D图像是评估骨赘大小、位置及范围的最佳方式,并能判断有无脱位、骨折等情况[7]。X线及CT对骨挫伤、关节韧带及肌腱等软组织诊断能力有限。MRI可明确显示距骨和胫骨骨赘突起,脂肪抑制T2WI和T1WI增强扫描是观察滑膜炎症的最佳方法。骨髓水肿在前踝撞击综合征中并不常见[8]。
2 前外踝撞击综合征(anterolateral ankle impingement syndrome)前外踝撞击综合征多继发于踝关节内翻引起的外侧副韧带损伤及前外侧沟内软组织异常肥厚(图 2)。
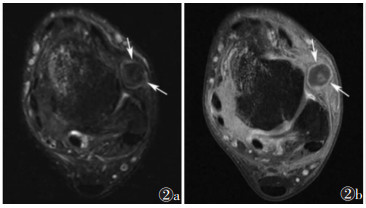 |
| 注:图 2a为轴位脂肪抑制T2WI图像,显示前外侧隐窝中1个边界清楚、圆形、低至中等信号强度病变(箭头),撞击前距腓韧带,距骨内侧穹窿可见骨髓水肿;图 2b为轴位脂肪抑制T1WI增强扫描图像,显示纤维化瘢痕组织的外围边缘增强(箭头) 图 2 [1] 前外踝撞击综合征MRI图像 |
2.1 解剖学特点与临床表现
踝关节的前外侧沟为三角形间隙,内侧为胫骨,外侧为腓骨外侧端,前界是前距腓韧带和关节囊,下界为跟腓韧带,上界为下胫腓前韧带[1]。该部位周围肌肉覆盖少,距骨前宽后窄,当跖屈时窄的距骨后端进入踝穴,稳定性差,再加上外踝比内踝长而低,足部内翻肌群较外侧强,外侧韧带较内侧弱,故踝关节易发生内翻损伤[9],造成距腓前韧带及前外侧关节囊及周围软组织病变,局部出现无菌性炎症,滑膜炎性水肿及增生肥厚,形成半月板状改变,活动时易嵌顿在前外侧间沟内引起撞击[10]。踝关节的几何结构和运动方式复杂多样,全足三维有限元模型显示后足在踩地过程中前踝外侧始终具有最大的应力值,距腓前韧带的距骨止点很容易发生撕脱损伤[11]。下胫腓前韧带远侧束在人类踝关节解剖标本及MRI中出现率为21%~92%,其异常增厚也是造成踝关节前外侧撞击的重要因素[12]。
前外踝撞击综合征主要表现为踝关节前外侧局限性压痛,关节弹响、绞索、背伸活动受限、功能性关节失稳等。
2.2 影像学表现X线内翻应力正位片示踝关节外侧间隙加大,距骨倾斜角 > 11°,高度提示外侧副韧带损伤。MRI直接征象为外侧副韧带损伤、前外侧沟内半月板状改变,间接征象为前外侧沟内积液增多和距骨骨软骨损伤。韧带损伤时其信号增高和/或连续性中断,波浪样松弛,邻近软组织水肿。距骨前方关节积液最多,可向后外延伸[3]。
踝关节内部结构复杂,由于扫描角度及层距等原因,常规MRI难以判断韧带的连续性是否完好,闵红巍等[13]提出45°轴斜位MRI能更真实、准确地评估下胫腓前韧带损伤的情况,斜断面20°、-15°的脂肪抑制T2WI分别能较好地评估距腓前韧带与跟腓韧带损伤,其形态及信号强度与损伤时间有关。MRI薄层3D各向同性高分辨率扫描,可获得沿韧带走行的高质量图像[14]。Choo等[15]提出MRI脂肪抑制增强快速扰相梯度回波序列对滑膜增生的显示较常规MRI更敏感、准确。MRI造影检查可清晰显示距骨及胫骨平台软骨损伤及软组织异常[8, 16],对前外侧撞击综合征诊断的准确率可达97%,敏感度96%,特异度100%,与临床及关节镜检诊断率相近。
高频超声无放射性,能动态实时观察韧带及肌腱损伤部位的纹理、走行、厚度,以及其周边有无积液、出血等情况,可对踝关节外侧副韧带损伤作出较直接的诊断,对小撕脱骨折特别敏感,有助于踝关节疾病的正确诊断和处理[17]。目前超声在骨肌方面的应用很大程度上依赖于医师的技术及硬件设施,存在韧带肿胀、增厚等假阳性征象,在工作中应多切面扫查,以排除假阳性[18]。
3 前内踝撞击综合征(anteromedial ankle impingement syndrome) 3.1 病理机制与临床表现前内踝撞击综合征较少见,潜在的病因尚不清楚,可能继发于重复、暴力的旋后外翻损伤,内侧副韧带深层纤维部分撕裂,增厚的内侧副韧带前部撞击距骨圆顶,后部撞击距骨和外踝之间的狭窄间隙,导致软骨病变和骨刺形成。临床症状主要是内踝尖前下方局灶性压痛、肿胀,足被动外翻时加重,抽屉试验阳性[3]。
3.2 影像学表现前内踝撞击综合征较少单独发病,常与前、前外踝撞击综合征共存,影像学对该病的诊断能力有限。踝关节斜位X线片将有助于胫骨前内侧和距骨骨刺的显示,但无法对其大小进行准确评估。应力位X线检查示踝关节内侧间隙增宽(≥5 mm)且距骨倾斜角度<10°时,应诊断为不完全内侧副韧带断裂[19]。受投照角度的影响,标准X线侧位片对内踝骨刺或<5 mm的微小骨折诊断能力有限,CT三维重建对微小骨折及关节面的损伤情况优于X线,可排除其他关节病变,如距骨剥脱性骨软骨炎等。
MRI冠状位T1WI表现为内侧副韧带前部深层纤维增厚或部分撕裂,脂肪条纹消失,脂肪抑制T2WI表现为内侧副韧带深纤维异常高信号,周围软组织形态改变和骨髓水肿[8](图 3)。
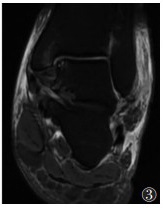 |
| 注:患者,女,64岁,冠状位脂肪抑制T2WI图像显示三角韧带前部深部纤维(细箭头)异常高信号强度及内踝前部(三角形)骨髓水肿 图 3 前内踝撞击综合征MRI图像 |
超声可显示滑膜较对侧增厚及韧带增粗,连续性欠佳,急性损伤时CDFI显示患侧血供丰富[20]。
4 后踝撞击综合征(posterior ankle impingement syndrome)后踝撞击综合征又称跗三角骨综合征、距骨挤压综合征或踝关节后部绞索,由于急性创伤、踝关节跖屈或过度跖屈时,距骨后突和胫骨后方应力增加、距骨周围软组织受压致后踝慢性、反复性疼痛和跖屈活动受限[21-24]。常见于频繁跖屈的人群,如芭蕾舞演员、足球运动员等[24]。有文献报道,儿童及青少年后踝撞击综合征易被漏诊,诊断中需提高对年轻患者后踝撞击综合征的认识[25-26]。距骨后结节撞击综合征是后踝撞击综合征的一种特殊形式,成因主要包括Stieda突、距后三角骨、距骨后结节骨折等3种情况[27]。
4.1 解剖学特点踝关节后部特有的解剖学结构是导致该病的重要原因,胫骨远端后缘关节面明显斜向后下方突出,足跖屈时距骨后缘及其周围软组织结构受到跟骨与胫骨的挤压,即出现胡桃夹现象[9, 21, 28]。后踝撞击与解剖学变异也有关系[24],距骨后突由后外侧和后内侧结节组成,其间为踇长屈肌腱沟,距骨后外侧突二次骨化中心若未及时融合则形成Stieda突(图 4),若与距骨以软骨连接则称为跗三角骨,通常无症状,当受到反复的微创伤后出现反应性骨质增生、跗三角骨内囊性变,即骨性结构撞击。跗三角骨是儿童和成人后踝撞击的常见原因[23, 26](图 5,6),在无后踝撞击的患者中,距后三角骨的患病率为30.3%,有后踝撞击的患者中为46.4%,跗三角骨增生、过长与踇长屈肌腱腱鞘的损伤成正相关[26, 29]。距骨后缘Stieda突的损伤98%会引发持续症状,男性运动员Stieda突的患病率较女性更高[30]。
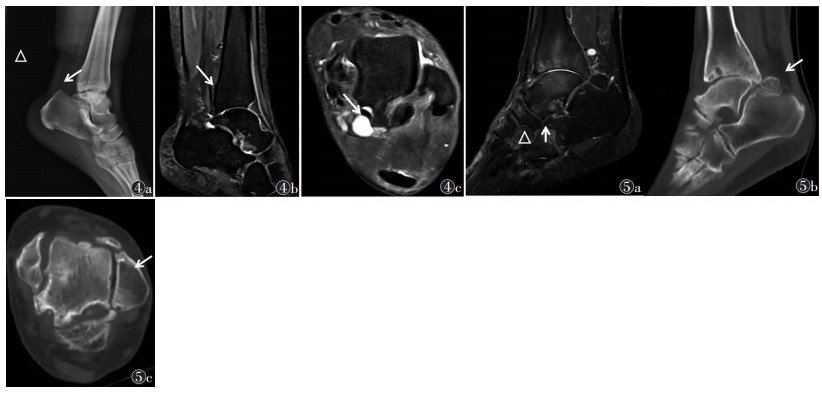 |
| 图 4a~4c 分别为距骨后外侧Stieda突形成X线侧位片、矢状位脂肪抑制T2WI及轴位脂肪抑制T2WI图像 注:患者,女,46岁。箭头示距骨后外侧Stieda突,三角形示踇长屈肌腱腱鞘囊肿 图 5a~5c分别为后踝撞击综合征矢状位脂肪抑制T2WI、MPR斜矢状位及轴位CT图像 注:患者,女,58岁,左踝疼痛10年。可见踝关节间隙变窄,距骨后方有一圆形的游离骨块,为跗后三角骨(箭头);骨皮质毛糙、边缘变尖,骨小梁稀疏,部分关节面下可见多发小囊状低密度影 |
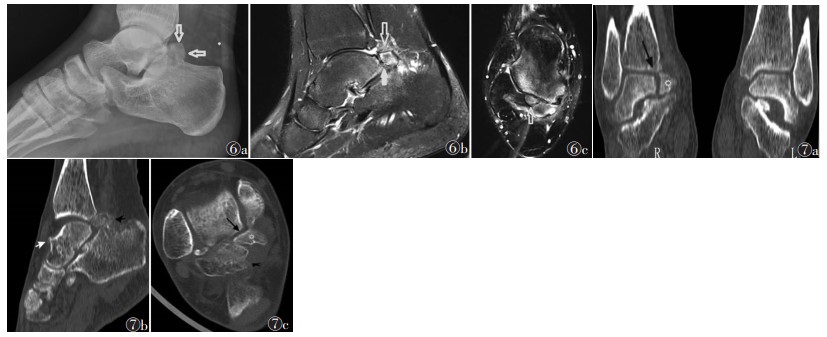 |
| 图 6 [26] 青少年后踝撞击综合征X线及MRI图像 注:患者,男,15岁。图 6a为足部X线侧位片,示距骨后部附近可见大小约1 cm跗三角骨(箭头);图 6b,6c为矢状位和轴位脂肪抑制T2WI图像,示跗三角骨和距骨之间没有联系,跗三角骨、距骨骨髓水肿,周围软组织肿胀、渗出(箭头) 图 7[34] Cedell骨折所致踝关节后内侧撞击综合征CT图像 注:患者,女,58岁。图 7a为CT冠状位,示1个未移位、距骨后内侧骨折碎片(星形)以及骨折碎片和距骨之间的界面(长箭);图 7b为CT矢状位,示撞击的前后骨赘(白色和黑色短箭);图 7c为CT轴位,示较大的后外侧结节骨赘(黑短箭)、游离的距骨后内侧骨碎块(星形)和距骨关节面(长箭) |
4.2 病理机制
跗三角骨、Stieda突微骨折,骨软骨损伤,持续的撞击也可使邻近关节囊内反应性积液、压力增加,局部组织卡压而继发炎症反应,从而导致踇屈肌腱鞘炎以及关节囊增厚、纤维化及瘢痕形成[22]。后踝撞击综合征的诊断主要依据临床被动跖屈试验及诊断性封闭试验,若影像学能为临床提供诊断依据,则可减少诊断性封闭[21]。
4.3 影像学表现Wiegnerinck等[31]提出踝关节外旋25°的斜侧位片对跗三角骨的显示较标准侧位片有更高的诊断准确性,对于可疑本病的患者,推荐使用该斜侧位片代替或补充标准侧位,以检查距骨后部病理状况。MSCT矢状位对骨性异常(大小、位置和数量)的诊断较X线侧位片特异度更高[28]。
高场MRI可清晰显示后踝骨、软骨损伤,以及肌腱韧带、滑膜改变[23, 32]。T1WI对踝关节后方解剖结构显示良好,脂肪抑制T2WI可观察腱鞘炎、渗出等病理改变[20],异常增生的纤维结缔组织在T1WI和脂肪抑制PDWI呈高信号,增强扫描呈不同程度强化[14]。跗三角骨或距骨后缘骨髓水肿及周围软组织水肿、渗出是本病常见MRI征象[22, 29]。MRI关节造影检查因软组织损伤时有出血、水肿及渗出,可能导致假阳性的结果[16]。MRI对引起后踝疼痛的其他疾病,如跟腱异常、跗骨窦综合征、Haglund畸形等可提供较为准确的鉴别信息;对可疑症状患者可加扫跖屈或背伸位,进行动态观察。
5 后内踝撞击综合征(posteromedial ankle impingement syndrome)后内踝撞击综合征在临床和影像学上均很少见,是踝关节撞击综合征中最少见的类型。Cedell骨折(距骨后突内侧结节骨折)是一种罕见且易漏诊的骨折,可能会引起踝关节后内侧撞击[33](图 7),可能与移位的骨块压迫周围结构有关。
5.1 病理机制该病可能与踝关节严重内翻引起的内侧副韧带深层(胫距前韧带和胫距后韧带深层)损伤、踝关节内侧关节囊增厚、纤维化导致踝关节不稳、距骨内侧缘与胫骨后缘之间碰撞有关[3]。
5.2 临床表现后内踝撞击综合征主要表现为在距骨内侧缘和内踝后缘之间长期、局灶性压痛、关节肿胀,内翻时疼痛加剧,临床需与位于内踝后内侧沟的胫骨后肌腱异常鉴别。胫骨后肌腱异常时,患者的足底扁平,足尖站立能力受限[30]。
5.3 影像学表现该病的影像学表现与前内踝撞击综合征相似,后内侧撞击常伴内踝疼痛,X线及CT检查通常是阴性,临床价值有限。主要MRI征象是T1WI及脂肪抑制T2WI上内侧副韧带深层纤维内条纹状脂肪消失和异常高信号,还可见后内踝滑膜炎和关节囊增厚,但无特异性。内踝骨髓水肿较其他几型少,可能与病程较长有关。
6 小结与展望依据病史、临床表现、体格检查及多元化影像学检查才能对踝关节撞击综合征作出精准、有效的临床诊断,减少由于韧带损伤导致的踝关节不稳及骨性关节病的发生。踝关节疼痛和肿胀的位置、关节活动受限的形式是本病的特征性临床表现。由于撞击的位置和方式不同,其影像学表现形式多样。影像科医师准确了解踝关节解剖结构,充分认识踝关节撞击综合征的临床及影像特征,避免漏诊是降低并发症、改善预后的关键。CT可很好地显示骨刺或小的皮质撕脱骨折。MRI检查时优化扫描参数,选择恰当的摆位及扫描方式有助于为临床医师提供更多的诊断信息。
| [1] |
DIMMICK S, LINKLATER J. Ankle impingement syndromes[J]. Radiol Clin North Am, 2013, 51(3): 479-510. DOI:10.1016/j.rcl.2012.11.005 |
| [2] |
RIBBANS W J, RIBBANS H A, CRUICKSHANK J A. The management of posterior ankle impingement syndrome in sport: a review[J]. Foot Ankle Surg, 2015, 21(1): 1-10. DOI:10.1016/j.fas.2014.08.006 |
| [3] |
AL-RIYAMI A M, TAN H K, PEH W C G. Imaging of ankle impingement syndromes[J]. Can Assoc Radiol J, 2017, 68(4): 431-437. DOI:10.1016/j.carj.2017.04.001 |
| [4] |
MARDANI-KIVI M, MIRBOLOOK A, KHAJEH-JAHROMI S, et al. Arthroscopic treatment of patients with anterolateral impingement of the ankle with and without chondral lesions[J]. J Foot Ankle Surg, 2013, 52(2): 188-191. DOI:10.1053/j.jfas.2012.10.017 |
| [5] |
LAVERY K P, MCHALE K J, ROSSY W H, et al. Ankle impingement[J]. J Orthop Surg Res, 2016, 11(1): 97. DOI:10.1186/s13018-016-0430-x |
| [6] |
朱渊, 徐向阳. 踝关节前方撞击综合征的治疗[J]. 国际骨科学杂志, 2015, 36(4): 251-253. DOI:10.3969/j.issn.1673-7083.2015.04.003 |
| [7] |
陈健, 陈菲, 高勇, 等. 多排螺旋CT联合MRI在踝关节外侧韧带损伤诊断中的比较研究[J]. 中国医疗设备, 2019, 34(3): 64-67. DOI:10.3969/j.issn.1674-1633.2019.03.019 |
| [8] |
CEREZAL L, ABASCAL F, CANGA A, et al. MR imaging of ankle impingement syndromes[J]. AJR Am J Roentgenol, 2003, 181(2): 551-559. DOI:10.2214/ajr.181.2.1810551 |
| [9] |
钱占华, 刘悦, 白荣杰, 等. 踝关节外侧韧带解剖及损伤的磁共振表现[J]. 中华医学杂志, 2017, 97(29): 2271-2274. DOI:10.3760/cma.j.issn.0376-2491.2017.29.008 |
| [10] |
VASEENON T, AMENDOLA A. Update on anterior ankle impingement[J]. Curr Rev Musculoskelet Med, 2012, 5(2): 145-150. DOI:10.1007/s12178-012-9117-z |
| [11] |
徐志庆, 刘云鹏, 华国军, 等. 前踝撞击征发生机制的生物力学有限元分析[J]. 中国矫形外科杂志, 2017, 25(14): 1303-1307. |
| [12] |
李锋侦, 刘志刚. Bassett韧带的解剖学研究及其临床意义[J]. 中国临床解剖学志, 2018, 36(1): 14-16. |
| [13] |
闵红巍, 刘克敏, 徐峰, 等. 踝关节45°轴斜位MRI扫描诊断下胫腓前韧带慢性损伤的应用评价[J]. 中国运动医学杂志, 2015, 34(4): 370-374. DOI:10.16038/j.1000-6710.2015.04.009 |
| [14] |
孙岩, 沈均康, 郝跃峰, 等. 磁共振3D-SPACE、3D-Ture FISP序列对踝关节韧带成像的比较研究[J]. 实用放射学杂志, 2016, 32(6): 907-910. DOI:10.3969/j.issn.1002-1671.2016.06.021 |
| [15] |
CHOO H J, SUH J S, KIM S J, et al. Ankle MRI for anterolateral soft tissue impingement: increased accuracy with the use of contrast-enhanced fat-suppressed 3D-FSPGR MRI[J]. Korean J Radiol, 2008, 9(5): 409-415. DOI:10.3348/kjr.2008.9.5.409 |
| [16] |
OGUL H, TAYDAS O, TUNCER K, et al. MR arthrographic evaluation of the association between anterolateral soft tissue impingement and osteochondral lesion of the tibiotalar joint[J]. Radiol Med, 2019, 124(7): 653-661. DOI:10.1007/s11547-019-01022-y |
| [17] |
DELZELL P B, TRITLE B A, BULLEN J A, et al. Clinical utility of high-frequency musculoskeletal ultrasonography in foot and ankle pathology: how ultrasound imaging influences diagnosis and management[J]. J Foot Ankle Surg, 2017, 56(4): 735-739. DOI:10.1053/j.jfas.2017.01.052 |
| [18] |
肖岚, 李素淑. 高频超声诊断急性踝内翻外侧副韧带损伤的临床价值[J]. 中国医疗设备, 2016, 31(6): 62-64. DOI:10.3969/j.issn.1674-1633.2016.06.014 |
| [19] |
WANG X, ZHANG C, YIN J W, et al. Treatment of medial malleolus or pure deltoid ligament injury in patients with supination-external rotation type IV ankle fractures[J]. Orthop Surg, 2017, 9(1): 42-48. DOI:10.1111/os.12318 |
| [20] |
VAN DEN BEKEROM M P, RAVEN E E. The distal fascicle of the anterior inferior tibiofibular ligament as a cause of tibiotalar impingement syndrome: a current concepts review[J]. Knee Surg Sports Traumatol Arthrosc, 2007, 15(4): 465-471. DOI:10.1007/s00167-006-0275-7 |
| [21] |
张伟, 李凤陈, 陈雯, 等. X线片与MRI在后踝撞击综合征诊断中的价值比较[J]. 实用放射学杂志, 2017, 33(10): 1572-1576. DOI:10.3969/j.issn.1002-1671.2017.10.020 |
| [22] |
OZER M, YILDIRIM A. Evaluation of the prevalence of os trigonum and talus osteochondral lesions in ankle magnetic resonance imaging of patients with ankle impingement syndrome[J]. J Foot Ankle Surg, 2019, 58(2): 273-277. DOI:10.1053/j.jfas.2018.08.043 |
| [23] |
DATIR A, CONNELL D. Imaging of impingement lesions in the ankle[J]. Top Magn Reson Imaging, 2010, 21(1): 15-23. DOI:10.1097/RMR.0b013e31820ef46b |
| [24] |
INCHAI C, VASEENON T, TANAKA Y, et al. Effect of bone resection on posterior talofibular ligament integrity for posterior ankle impingement syndrome: a cadaveric study[J]. Arthrosc Sports Med Rehabil, 2021, 3(3): 829-835. DOI:10.1016/j.asmr.2021.01.025 |
| [25] |
KUSHARE I, DITZLER M, GOMEZ J, et al. Causes of delayed diagnosis of posterior ankle impingement in the pediatric and adolescent population[J]. Foot (Edinb), 2021, 47: 101799. DOI:10.1016/j.foot.2021.101799 |
| [26] |
KECELI M. Posterior ankle impingement syndrome and os trigonum relationship in children[J]. North Clin Istanb, 2022, 9(1): 23-29. |
| [27] |
杨钱冬, 陈万, 王震宇, 等. 经唐氏入路关节镜治疗距骨后结节撞击症的疗效分析[J]. 中华医学杂志, 2021, 101(17): 12501255. |
| [28] |
SUGIMOTO K, ISOMOTO S, SAMOTO N, et al. Arthroscopic treatment of posterior ankle impingement syndrome: mid-term clinical results and a learning curve[J]. Arthrosc Sports Med Rehabil, 2021, 3(4): 1077-1086. DOI:10.1016/j.asmr.2021.03.013 |
| [29] |
TOKGOZ M.A, ATAOGLU M.B, ERGISI Y, et al. Is there any effect of presence and size of os trigonum on flexor hallucis longus tendon lesions?[J]. Foot Ankle Surg, 2020, 26(4): 469472. |
| [30] |
BAILLIE P, COOK J, FERRAR K, et al. Magnetic resonance imaging findings associated with posterior ankle impingement syndrome are prevalent in elite ballet dancers and athletes[J]. Skeletal Radiol, 2021, 50(12): 2423-2431. DOI:10.1007/s00256-021-03811-x |
| [31] |
WIEGERINCK J I, VROEMEN J C, VAN DONGEN T H, et al. The posterior impingement view: an alternative conventional projection to detect bony posterior ankle impingement[J]. Arthroscopy, 2014, 30(10): 1311-1316. DOI:10.1016/j.arthro.2014.05.006 |
| [32] |
YOUICHI Y, HANNON C P, HURLEY E, et al. Posterior ankle impingement syndrome: a systematic four-stage approach[J]. World J Orthop, 2016, 7(10): 657-663. DOI:10.5312/wjo.v7.i10.657 |
| [33] |
QIN D A, JIN Z Z, SONG J F. Combined anterior and posterior ankle impingement syndrome with nonunion of Cedell fracture in a 58-year-old female: a case report[J]. BMC Musculoskelet Disord, 2020, 21(1): 556. DOI:10.1186/s12891-020-03584-9 |
 2022, Vol. 20
2022, Vol. 20


