| 孕早期超声在测量胎儿颅内透明层及后颅窝厚度、预测后颅窝病变中的应用 |
2. 广东省佛山市妇幼保健院胎儿医学超声组,广东 佛山 528000
开放性脊柱裂(open spine bifida,OSB)[1-2]和Dandy-Walker syndrome(D-W)畸形[3]主要是在孕中期诊断,临床尚无有效的孕早期诊断方法。目前广泛应用的孕11~13+6周超声检测颈后透明层(nuchal translucency,NT)厚度对胎儿OSB及后颅窝(cisterna magna,CM)病变的筛查意义不大[4]。找到早期诊断脊柱裂、D-W畸形等CM病变的超声检查方法是超声检查领域面临的挑战[5]。本研究通过孕早期超声对胎儿颅内透明层(Intracranial translucency,IT)及CM厚度进行测量,达到早期筛查胎儿开放性脊柱裂、D-W畸形的目的。
1 资料与方法 1.1 一般资料选择2018年1—12月在我院行NT检测的7 718例单胎孕妇(孕11~13+6周)进行前瞻性研究,孕妇年龄(28.0±4.2)岁。将孕妇分为:正常组7 708例;OSB组9例和D-W畸形组1例。
1.2 仪器与方法孕早期超声由获得资质的超声医师进行。采用Philips HD11 XE超声仪、迈瑞DC-7超声仪、三星UGEO H60超声仪、SSA-790A超声仪、GE Voluson 730 Expert超声仪、ACCUVIX V20超声仪检测。探头频率为2.0~5.0 MHz,IT在超声上表现为脑干和第四脑室脉络丛之间的无回声区。即在胎儿正中矢状切面颅内结构画3条线,沿脑干后缘、第四脑室的前缘——A线,第四脑室的后缘——B线,沿枕骨前缘——C线,AB之间腔室间为IT,B和C之间为CM(图 1)。建立随访表,进行产后随访。
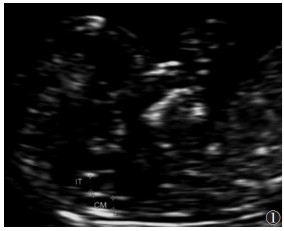 |
| 图 1 孕早期颅内透明层(IT)、后颅窝(CM)的测量标准图像 |
1.3 统计学方法
采用SPSS 19.0软件对各项指标进行统计分析,计量资料以x ± s表示,按积差方法计算变量之间相关关系,以相关系数r表示。以P < 0.05为差异有统计学意义。
2 结果正常组7 708例,孕妇年龄(28.0±4.2)岁,胎儿头臀长(60.10±7.30)mm,NT(1.80±0.40)mm。7 399例(95.99%)的正常胎儿IT及CM能清晰显示,且IT及CM值均随孕周增加而增加,IT厚度11周为0.60 mm,13+6周为2.40 mm,平均(1.50±0.50)mm,CM厚度11周为0.60 mm,13+6周为2.60 mm,平均(1.80±0.30)mm。IT及CM与头臀长均呈显著正相关(r=0.61、0.5,均P < 0.05)。309例胎儿IT、CM无法清晰显示。
OSB组9例,孕妇年龄(27.0±2.0)岁,胎儿头臀长(61.00±7.00)mm,NT(2.50±0.40)mm。9例OSB胎儿中7例颅后窝仅能显示一条明显的强回声线即脑干后缘与第四脑室顶部,第四脑室与小脑延髓池分界显示不清,在胎儿面部正中矢状切面上均无法清楚显示第四脑室,无法测量IT及CM(图 2),另2例IT及CM值均 < 0.60 mm。
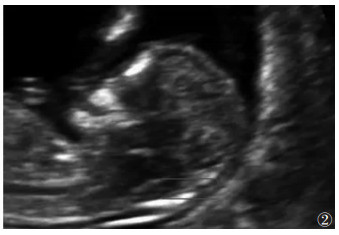 |
| 图 2 28岁,胎龄12+3周,孕中期超声证实胎儿为开放性脊柱裂,IT与CM界限不清(红线处为IT上缘及CM下缘) |
D-W畸形组1例,孕妇年龄26.0岁,NT厚度3.50 mm,IT不显示,CM值3.60 mm。
3 讨论本研究结果提示正常组IT及CM值随孕周增加而增加,IT厚度11周为0.60 mm,13+6周为2.40 mm,CM厚度11周为0.60 mm,13+6周为2.60 mm,与之前报道[6-8]结果一致。
本研究7例OSB患者IT及CM不显示,2例IT、CM厚度 < 0.60 mm,这与Chaoui等[9-10]的研究结论一致,提示IT不显示患者应警惕OSB的可能。本研究309例正常胎儿IT、CM均无法清晰显示,考虑与胎位、孕妇腹壁脂肪层较厚、腹部手术瘢痕及胎动等因素有关,因此,需注意上述2项指标也有可能受其他因素影响,并不是脊柱裂特异的指标,这与Fong等[11]的研究结果一致。
笔者曾研究胎儿CM扩张对产后发育的影响[12],本研究继续对孕早期CM值进行测量,仅1例D-W畸形,其CM值3.60 mm,CM增宽,与Egle等[13-14]的结论一致,但由于本研究阳性例数较少,因此并不能有效证实该观点。
总之,如孕早期发现胎儿IT、CM不显示或CM增大应警惕胎儿CM异常的可能。本研究具有一定局限性:①部分胎儿可能受母体肥胖、腹壁厚度、胎位、剖宫产瘢痕等关系的影响,使IT、CM不能清晰显示;②应由有经验的医师精确测量避免误差出现假阳性。为避免医疗纠纷,在孕早期测量IT、CM时,应追踪观察到孕中期筛查。
| [1] |
秦凤真, 李胜利.孕11~13+6周胎儿开放性脊柱裂产前筛查与诊断研究进展[J/CD].中华医学超声杂志(电子版), 2014, 11(1): 9-13.
|
| [2] |
Micu R, Chicea AL, Bratu DG, et al. Ultrasound and magnetic resonance imaging in the prenatal diagnosis of open spina bifida[J]. Medical Ultrasonography, 2018, 20: 221-227. DOI:10.11152/mu-1325 |
| [3] |
Robinson AJ, Ederies MA. Diagnostic imaging of posterior fossa anomalies in the fetus[J]. Semin Fetal Neonatal Med, 2016, 21: 312-320. DOI:10.1016/j.siny.2016.04.007 |
| [4] |
Syngelaki A, Chelemen T, Dagklis T, et al. Challenges in the diagnosis of fetal non-chromosomal abnormalities at 11-13 weeks[J]. Prenat Diagn, 2011, 31: 90-102. DOI:10.1002/pd.2642 |
| [5] |
Goldstein I, Weizman B, Nizar K, et al. The nuchal translucency examination leading to early diagnosis of structural fetal anomalies[J]. Early Human Development, 2014, 90: 87-91. DOI:10.1016/j.earlhumdev.2013.12.008 |
| [6] |
Abele H, Hoopmann M, Wright D, et al. Intra- and interoperator reliability of manual and semi-automated measurement of fetal nuchal translucency by sonographers with different levels of experience[J]. Ultrasound in Obstetrics and Gynecology, 2010, 36: 417-422. DOI:10.1002/uog.8809 |
| [7] |
刘芳利, 周柳英. 超声检测11~13+6周胎儿颅内透明层对开放性脊柱裂的诊断价值[J]. 中国妇幼保健, 2016, 31(23): 5173-5174. |
| [8] |
周富强, 刘滨月, 鄂占森, 等. 11~13+6孕周胎儿颅内透明层等颅后窝结构在开放性脊柱裂中的诊断价值[J]. 中国现代药物应用, 2016, 10(14): 86-87. |
| [9] |
Chaoui R, Benoit B, Mitkowska-Wozniak H, et al. Assessment of intracranial translucency (IT) in the detection of spina bifida at the 11-13-week scan[J]. Ultrasound Obstet Gynecol, 2009, 34: 249-252. |
| [10] |
Chaoui R, Nicolaides KH. From nuchal translucency to intracranial translucency:towards the early detection of spina bifida[J]. Ultrasound in Obstetrics and Gynecology, 2010, 35: 133-138. DOI:10.1002/uog.7552 |
| [11] |
Fong KW, Toi A, Okun N, et al. Retrospective review of diagnostic performance of intracranial translucency in detection of open spina bifida at the 11-13-week scan[J]. Ultrasound in obstetrics & gynecology:the official journal of the International Society of Ultrasound in Obstetrics and Gynecology, 2011, 38: 630-634. |
| [12] |
Liu Zequn, Han Jin, Fu Fang, et al. Outcome of isolated enlarged cisterna magna identified in utero:experience at a single medical center in mainland China[J]. Prenatal Diagnosis, 2017, 37: 575-582. DOI:10.1002/pd.5046 |
| [13] |
Egle D, Strobl I, Weiskopf-Schwendinger V, et al. Appearance of the fetal posterior fossa at 11+3 to 13+6 gestational weeks on transabdominal ultrasound examination[J]. Ultrasound Obstet Gynecol, 2011, 38: 620-624. DOI:10.1002/uog.8957 |
| [14] |
Lachmann R, Sinkovskaya E, Abuhamad A. Posterior brain in fetuses with Dandy-Walker malformation with complete agenesis of the cerebellar vermis at 11-13 weeks:a pilot study[J]. Prenatal Diagnosis, 2012, 32: 765-769. DOI:10.1002/pd.3899 |
 2019, Vol. 17
2019, Vol. 17


