| 中西医结合治疗局灶性肿块型肺炎1例 |
2a. 山东中医药大学附属医院放射科,山东 济南 250011;
2b. 山东中医药大学附属医院肺病科,山东 济南 250011
男, 65岁, 于2018年10月2日因“咳嗽伴咳痰1个月余, 发热1周”入院。入院前1个月受凉后出现咳嗽, 咳黄痰, 偶尔痰中带少量鲜血, 鼻塞, 流黄涕, 涕中带血, 头痛剧烈。入院前1周, 开始发热, 体温 < 37.6 ℃, 听诊右肺呼吸音低, 遂行胸部X线片示:右肺中野团块状高密度影。以“肺占位性病变, 性质待查”收入院。入院后完善相关检查, 实验室检查:单核细胞绝对值1.07×109/L, 单核细胞百分比12.1%, C反应蛋白104 mg/L, 血沉40 mm/h。胸部增强CT扫描示:右肺上叶软组织密度影, 建议抗感染治疗后复查; 双肺多发纤维灶(图 1a, 1b)。颅脑MRI示:脑内多发缺血变性、梗死灶, 部分软化; 轻度脑萎缩。其余检查未见明显异常。依据社区获得性肺炎诊疗方案给予抗感染治疗, 予盐酸左氧氟沙星注射液(左克)、美洛西林舒巴坦钠抗(开林)注射液抗感染, 炎琥宁注射液清热解毒; 同时配合中药治疗, 以清热化痰、活血化瘀为原则, 中药处方:金银花18 g, 黄芩12 g, 太子参15 g, 炒白术15 g, 桔梗15 g, 炒苦杏仁9 g, 鱼腥草18 g, 丹参18 g, 薏苡仁30 g, 浙贝母12 g, 陈皮12 g, 清半夏6 g, 厚朴6 g, 前胡12 g, 蜜枇杷叶12 g, 生甘草6 g, 水煎服, 日一剂。此后以本方为基础加减用药。10月16日复查, 实验室检查:单核细胞绝对值0.62×109/L, 单核细胞百分比9.3%, C反应蛋白4.66 mg/L, 血沉54 mm/h; 胸部CT平扫示:右肺上叶高密度影, 考虑炎症的可能性大, 与入院时胸部增强扫描比较明显吸收好转; 双肺多发高密度灶(图 1c)。综合分析患者病情, 停用美洛西林舒巴坦钠抗(开林), 加用血塞通注射液(冻干)(欣瑙泰)活血化瘀治疗后, 患者未再发热, 咳嗽、咳痰明显减少, 未再有咳痰中带血, 听诊右肺呼吸音明显好转。证实该患者属肺炎, 基本排除肺癌和肺结核可能。暂无需行支气管镜检查, 但仍需动态观察病灶变化。
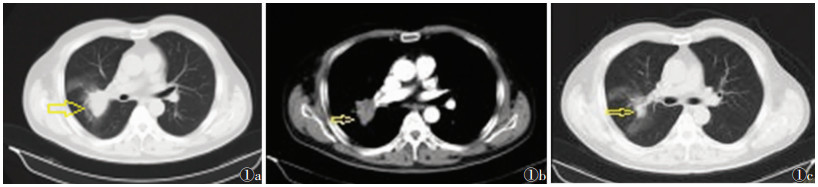 |
| 图 1 男, 65岁 图1a, 1b 入院时胸部CT增强扫描图像, 显示右肺上叶叶间胸膜旁团片状高密度影, 最大截面约为3.7 cm×3.1 cm, 其外缘平直模糊,内缘与纵隔关系密切, 呈不均匀强化(箭头) 图1c 抗感染治疗后复查胸部CT平扫图像, 显示右肺上叶病灶明显吸收好转(箭头) |
讨论:患者入院时临床症状、影像学表现无特异性, 使其与肺癌及结核球难以鉴别。《2010年欧洲肺结核治疗指南》[1]指出结核球易发生在肺上叶尖后段或下叶背段, 密度均匀, 可有钙化, 病灶周围有卫星灶。《2015年肺癌诊疗指南》[2]指出周围型肺癌病灶多位于肺上叶, 形态多样, 边缘清晰, 并呈深分叶、长细毛刺征, 病灶密度不均匀, 部分可见钙化、空洞、液化、坏死, 周围型肺癌几乎均可见瘤体, 少见支气管充气征、局部胸膜增厚及纵隔淋巴结肿大。对比入院时胸部CT增强扫描结果, 病灶集中在右肺叶叶间胸膜处, 且病灶孤立, 无卫星灶, 痰液检查未找到抗酸杆菌, 结核杆菌抗体均为阴性, 可排除肺结核。病灶周围有磨玻璃影, 提示有炎性渗出; 病灶显著不均匀强化, 提示有血供; 但病灶未出现分叶毛刺, 无胸膜牵拉, 与肺癌的影像学表现有不同之处, 且肿瘤标记物阴性, 故本例优先考虑肺炎。但此属个案, 可能存在偶然性。查阅相关文献后, 有多个临床研究[3-4]统计局灶性肿块型肺炎影像学表现:①发病年龄>40岁, 以50~70岁最常见; ②位置邻近胸膜, 以双肺下叶后外基底段及背段常见; ③病灶形态多样, 多数规则, 多以方形常见; ④密度均匀或不均匀, 不均匀病灶中央密度高于外周, 且周围可见带状低密度的晕圈征, 部分病灶内可见空泡征或支气管充气征; ⑤病灶边缘与胸膜垂直, 呈刀切样改变, 边缘不规则, 存在锯齿状改变, 相对模糊;⑥肺门及纵隔无肿大淋巴结;⑦抗感染治疗可见病灶疏散或明显缩小[3]。
从中医方面分析, 患者舌质红, 苔黄, 脉弦滑, 病属咳嗽病, 证属痰热蕴肺证。该患者为男性, 65岁, 《黄帝内经·上古天真论》指出“丈夫八八天葵竭, 精少, 肾脏衰, 形体皆极”, 患者正处“八八”, 正气开始衰弱。又“邪之所凑, 其气必虚”, 邪气趁虚侵袭机体, 故患者先出现外感症状。然正气不足, 无力祛邪外出, 病情迁延不愈, 邪滞于肺, 导致肺脏功能失调, 肺气阻郁, 宣降失司, 发为咳嗽, 气机不利, 运行受阻, 津液失于输布, 津聚为痰。加之患者既往有吸烟史、饮酒史40余年, 而烟酒辛温燥烈, 可熏灼肺胃, 脾胃相表里, 胃气受损, 则脾失运化, 酿湿成痰。痰又可郁而化热。另痰易阻气机, 气机不畅, 则血液凝滞而为瘀, 故证属痰热蕴肺证, 在治疗时清热化痰, 佐以扶助正气, 活血化瘀。以金银花、鱼腥草为君药, 可清热解毒消肿散结; 佐黄芩清肺热; 浙贝母清肺化痰、消肿散结, 蜜枇杷叶润肺化痰, 一清一润, 共揍祛痰之功; 桔梗宣肺祛痰排脓, 前胡降肺, 炒苦杏仁宣发肃降肺气, 三者配伍, 一宣一降, 调理肺脏气机; 丹参活血化瘀消用; “脾胃生痰之源”故用薏苡仁、陈皮、清半夏、厚朴健脾燥湿, 为使药, 生薏苡仁又可消痈排脓, 厚朴调理全身气机; 太子参气阴双补, 炒白术健脾补气, 两者相配, 取扶正祛邪之功。生甘草为佐助药, 可调和诸药, 又可清热解毒。
综合分析本例患者临床症状和影像学表现, 考虑肺炎可能性大, 先给予抗感染同时配合中药治疗, 一开始并未行纤维支气管镜检查或经皮穿刺肺活检, 而治疗后根据复查结果及病灶吸收情况, 考虑是否进一步检查。纤维支气管镜检查和经皮穿刺活检虽可直接确定病灶性质, 明确病情, 但均属有创操作, 故诸多呼吸系统相关指南中并未把两者作为首选。此类患者是否有必要行气管镜检查和经皮穿刺活检及如何选择施术时机, 临床尚无明确规定, 也无关于局灶性肿块型肺炎的相关指南。笔者认为, 若临床考虑肿块型肺炎, 可先行抗感染治疗, 动态观察肿块的大小变化。若肿块吸收, 则肿块型肺炎的诊断成立, 否则, 可行纤维支气管镜检查或经皮肺穿刺肺活检等, 以求病理诊断。但此种诊疗方案存在弊端, 治疗时间过长, 病情可能会改变, 延误治疗。故有学者[5]指出, 为避免延误诊治, 抗感染治疗时间最好控制在2~4周内。本例治疗后症状明显好转, 短时间内病灶吸收可达70%, 说明中西医结合治疗局灶性肿块型肺炎效果显著。中西医结合治疗是我国特有的优势, 二者可取长补短。中医由于文化特点及科学技术手段的限制, 难以对疾病更深入的认识, 故应开放视野, 充分借助现代影像学及实验室指标。
综上所述, 中西医结合治疗肺炎, 能够有效控制病情进展, 改善预后。同时中医四诊与现代医学检查手段的结合也是值得重视的临床思路。
| [1] |
欧洲2010年肺结核治疗更新指南公布[J].中国全科医学, 2010, 13(31): 3490.
|
| [2] |
陆舜, 虞永峰, 纪文翔. 2015年肺癌诊疗指南:共识和争议[J]. 解放军医学杂志, 2016, 41(1): 1-6. |
| [3] |
苟晓明. 单发局灶球形肺炎多层CT扫描的具体表现特征及鉴别价值分析[J]. 心血管病防治知识(学术版), 2016, 15(12): 113115. |
| [4] |
徐天鹏, 郝宏毅. 球形肺炎的CT特征分析[J]. 宁夏医学杂志, 2015, 19(8): 724-725. |
| [5] |
韦素琴. 探讨球形肺炎多样化的CT表现及其诊断价值[J]. 现代医用影像学, 2014, 23(3): 279-281. |
 2019, Vol. 17
2019, Vol. 17


