| 经阴道超声精准定位报告在深部浸润型子宫内膜异位症中的应用 |
深部浸润型子宫内膜异位症(deeply infiltrating endometriosis,DIE)由Koninckx等[1]于20世纪90年代初首次提出,是指子宫内膜异位病灶在腹膜下浸润深度≥5 mm,累及阴道直肠隔、肠道、输尿管及膀胱等多个重要脏器的妇科疾病,对患者生活质量影响较大,已成为子宫内膜异位症诊治中的研究热点及重要的研究方向之一[2]。本研究尝试利用经阴道超声,创建新颖实用的DIE病灶定位报告,较精准显示盆腔内异症病灶,取得较好的临床效果,现报道如下。
1 资料与方法 1.1 一般资料收集2017年7月至2018年12月我院术前经阴道超声评估及手术病理确诊的DIE患者67例,年龄23~45岁,平均(33.0±5.8)岁。67例均有不同程度痛经、性交疼痛、肠功能紊乱(大便不适、便秘、腹泻)及不孕,均经手术治疗。
1.2 仪器与方法采用GE E8超声诊断仪行经阴道检查,探头频率5~9 MHz。由3名具有12年以上子宫内膜异位症诊断经验的超声医师进行检查。
根据盆腔功能性解剖分区,参考国际上最普遍使用的美国生殖医学会(America Society for Reproductive Medicine,ASRM)子宫内膜异位症分期评分表[3],将子宫内膜异位病灶位置分为4区:前、后腔室、直肠子宫陷凹及附件。前腔室包括膀胱;后腔室包括宫骶韧带、宫旁组织、输尿管、宫颈区、阴道、直肠、直肠阴道隔;每个病灶对应框选项为“是”或“否”,前者需记录病灶大小及探头压痛位置,必要时可附加手绘图示。手术记录病灶大小、位置、浸润情况及病理结果,并与超声精准定位报告系统比较。
1.3 统计学方法采用SPSS 22.0统计分析软件,计量资料以x±s表示,计数资料以%表示,计算经阴道超声诊断DIE不同位置病灶的敏感度、特异度、阳性和阴性预测值、准确率。
2 结果67例共127个病灶区,单区23例(34.3%),两区29例(43.3%),三区以上15例(22.4%),最常见合并卵巢异位病灶,共29例(43.3%)。
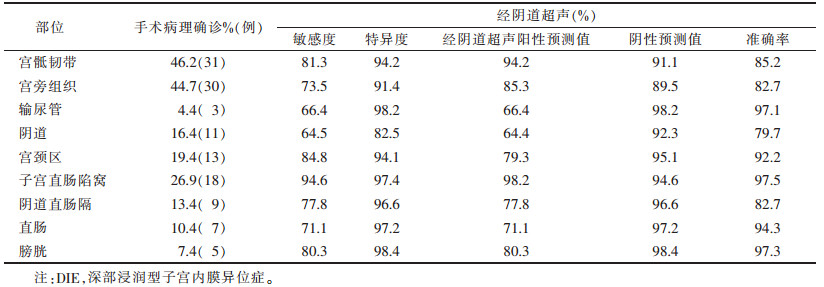
超声共发现病灶区101个(图 1~4),敏感度79.5%,超声诊断与手术结果对照见表 1。经阴道超声诊断的最低敏感度(64.4%)和准确率(79.7%)在阴道,最高敏感度(94.6%)和准确率(97.5%)在直肠子宫陷凹。
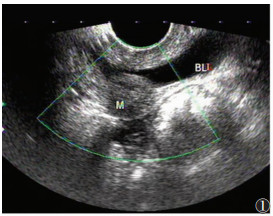 |
| 图 1 34岁,膀胱病灶,表现为尿路刺激征,疑泌尿系感染,超声示膀胱后壁低回声团,边界欠清,回声欠均,血流信号不明显(BL:膀胱;M:病灶) |
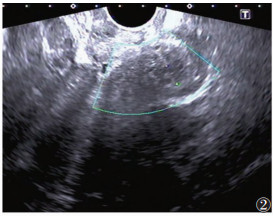 |
| 图 2 42岁,宫颈病灶,主诉性交疼痛,超声示宫颈后唇低回声区,边界不清,内见细小无回声区,血流信号不明显,触痛明显 |
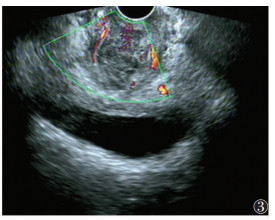 |
| 图 3 39岁,阴道病灶,妇检发现阴道壁紫兰色结节,触痛,超声显示阴道下段混合回声区,边界不清,内见细小液性回声区 |
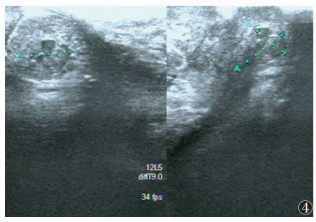 |
| 图 4 48岁,直肠下段病灶,主诉排便疼痛不畅,超声示直肠壁混合回声区,边界不清,内见细小液性回声区,能量多普勒成像示散在杆状血流信号 |
| 表 1 不同部位DIE病灶经阴道超声与手术病理结果对照 |
 |
DIE病灶超声表现:呈结节状、片状或不规则形,边界欠清、不规整。可与周边组织粘连;多为低回声区,偶为等、高回声区,内部回声不均匀,可见细小无回声区,透声欠佳,CDFI可见部分病灶散在短杆或点状的穿枝型血流病灶(17/101,16.8%)。
3 讨论典型DIE通过临床症状结合妇科检查可作出初步判断[4],腹腔镜对腹膜下及腹膜外DIE的诊断,尤其深部位置病灶大小、范围及浸润深度等判断有一定困难[5],须结合辅助检查作出诊断。研究[6]表明,经阴道超声与MRI对DIE的诊断敏感度和特异度可达90%以上,而经阴道超声检查费用较低,操作简便,重复性好,患者更易于接受,因此经阴道超声已成为DIE诊断治疗和随诊的首选影像学检查方法[7]。
各部位DIE病灶的诊断要点:①宫骶韧带表现为宫颈下段两侧旁结节样或条索样低不规则回声区;宫旁组织、子宫浆膜面病灶呈不规则片状或斑块状低回声,注意与子宫浆膜下肌瘤鉴别。②超声直接在输尿管周围或内部发现明显病灶较困难,伴输尿管扩张的DIE可增加诊断率,本研究中2例均因输尿管扩张而诊断,但需注意排除,如结石、先天性狭窄等梗阻因素。③膀胱病灶由于尿液透声窗衬托,诊断敏感度较高,病灶常见于后壁,呈低回声结节,可局限于膀胱浆膜面,超声可评估病变的侵犯深度。④本研究中经阴道超声对直肠子宫陷凹病灶诊断敏感度和准确率最高,与文献[8]报道一致,直肠子宫陷凹粘连封闭为DIE显著特征,也可表现为不规则低回声区,与子宫后壁分界不清。⑤阴道、直肠、阴道直肠隔DIE病灶常经妇检首先发现,经阴道超声诊断敏感度偏低,表现为局部不规则低回声区,探头触痛,检查中注意分清三者毗邻结构关系,精确定位病灶侵犯部位。直肠病灶常与宫颈后区病变粘连,造成直肠子宫陷凹闭锁。⑥DIE超声表现虽有一定的特征性,但也需与盆腔脏器恶性肿瘤鉴别。DIE病灶对腹膜脏器浸润是从外(浆膜层)向内(肌层),而肿瘤对肠壁脏器的浸润则是自内(黏膜层)向外(浆膜层)。直肠子宫陷凹病灶需与肿瘤的腹膜转移灶鉴别,两者表现相似,但肿瘤结节的外形较规则,CDFI血流信号丰富,而DIE形态多呈不规则斑片状,CDFI血流信号稀少;且转移瘤常伴腹腔积液,结合其他辅助检查可发现相关原发肿瘤,有助于确诊。
目前,手术切除病灶加应用激素是DIE的主要治疗方案,因其常累及多个器官使手术风险增大[9];病灶能否完全切除,与疼痛缓解及复发率密切相关,但过度彻底清除深部病灶,易造成重要器官损伤,如直肠阴道瘘或局部神经损伤等严重并发症[10];故采用DIE病灶精准定位报告形式,精确记录各病灶的位置、大小,结合其他影像学及临床检查,对DIE诊断及治疗方案评估有重要临床意义。经阴道超声结果依赖于超声医师的经验,检查者需不断积累经验,提高DIE诊断精准性。
典型DIE通过临床症状结合妇科检查可作出初步判断[4],腹腔镜对腹膜下及腹膜外DIE的诊断,尤其深部位置病灶大小、范围及浸润深度等判断有一定困难[5],须结合辅助检查作出诊断。研究[6]表明,经阴道超声与MRI对DIE的诊断敏感度和特异度可达90%以上,而经阴道超声检查费用较低,操作简便,重复性好,患者更易于接受,因此经阴道超声已成为DIE诊断治疗和随诊的首选影像学检查方法[7]。
各部位DIE病灶的诊断要点:①宫骶韧带表现为宫颈下段两侧旁结节样或条索样低不规则回声区;宫旁组织、子宫浆膜面病灶呈不规则片状或斑块状低回声,注意与子宫浆膜下肌瘤鉴别。②超声直接在输尿管周围或内部发现明显病灶较困难,伴输尿管扩张的DIE可增加诊断率,本研究中2例均因输尿管扩张而诊断,但需注意排除,如结石、先天性狭窄等梗阻因素。③膀胱病灶由于尿液透声窗衬托,诊断敏感度较高,病灶常见于后壁,呈低回声结节,可局限于膀胱浆膜面,超声可评估病变的侵犯深度。④本研究中经阴道超声对直肠子宫陷凹病灶诊断敏感度和准确率最高,与文献[8]报道一致,直肠子宫陷凹粘连封闭为DIE显著特征,也可表现为不规则低回声区,与子宫后壁分界不清。⑤阴道、直肠、阴道直肠隔DIE病灶常经妇检首先发现,经阴道超声诊断敏感度偏低,表现为局部不规则低回声区,探头触痛,检查中注意分清三者毗邻结构关系,精确定位病灶侵犯部位。直肠病灶常与宫颈后区病变粘连,造成直肠子宫陷凹闭锁。⑥DIE超声表现虽有一定的特征性,但也需与盆腔脏器恶性肿瘤鉴别。DIE病灶对腹膜脏器浸润是从外(浆膜层)向内(肌层),而肿瘤对肠壁脏器的浸润则是自内(黏膜层)向外(浆膜层)。直肠子宫陷凹病灶需与肿瘤的腹膜转移灶鉴别,两者表现相似,但肿瘤结节的外形较规则,CDFI血流信号丰富,而DIE形态多呈不规则斑片状,CDFI血流信号稀少;且转移瘤常伴腹腔积液,结合其他辅助检查可发现相关原发肿瘤,有助于确诊。
目前,手术切除病灶加应用激素是DIE的主要治疗方案,因其常累及多个器官使手术风险增大[9];病灶能否完全切除,与疼痛缓解及复发率密切相关,但过度彻底清除深部病灶,易造成重要器官损伤,如直肠阴道瘘或局部神经损伤等严重并发症[10];故采用DIE病灶精准定位报告形式,精确记录各病灶的位置、大小,结合其他影像学及临床检查,对DIE诊断及治疗方案评估有重要临床意义。经阴道超声结果依赖于超声医师的经验,检查者需不断积累经验,提高DIE诊断精准性。
| [1] |
Koninckx PR, Meuleman C, Demeyere S, et al. Suggestive evidence that pelvic endometriosis is a progressive disease, whereas deeply infiltrating endometriosis is associated with pelvic pain[J]. Fertil Steril, 1991, 55: 759-765. DOI:10.1016/S0015-0282(16)54244-7 |
| [2] |
Koninckx PR, Ussia A, Adamyan L, et al. Deep endometriosis:definition, diagnosis, and treatment[J]. Fertil Steril, 2012, 98: 564571. |
| [3] |
中华医学会妇产科学分会子宫内膜异位症协作组. 子宫内膜异位症的诊治指南[J]. 中华妇产科杂志, 2015, 50(3): 161-169. DOI:10.3760/cma.j.issn.0529-567x.2015.03.001 |
| [4] |
叶明珠, 郭红. 深部浸润型子宫内膜异位症的诊断研究进展[J]. 实用妇产科杂志, 2014, 30(6): 425-428. |
| [5] |
陈淑琴, 范莉, 金文艳, 等. 腹腔镜诊断盆腔深部浸润型子宫内膜异位症的临床价值[J]. 中国实用妇科与产科杂志, 2014, 30(8): 603-607. |
| [6] |
韩肖彤, 郭红燕, 孔东丽, 等. MRI检查诊断深部浸润型子宫内膜异位症的研究进展[J]. 中华妇产科杂志, 2015, 50(1): 67-69. DOI:10.3760/cma.j.issn.0529-567x.2015.01.017 |
| [7] |
Holland TK, Cutner A, Saridogan E, et al. Ultrasound mapping of pelvic endometriosis:does the location and number of lesions affect the diagnostic accuracy?A multi centre diagnostic accuracy study[J]. BMC Womens Health, 2013, 13: 43. DOI:10.1186/1472-6874-13-43 |
| [8] |
Exacoustos C, Malzoni M, Di Giovanni A, et al. Ultrasound mapping system for the surgical management of deep infiltrating endometriosis[J]. Fertility & Sterility, 2014, 102: 143-150. |
| [9] |
李卓莉, 郝敏, 赵卫红.腹腔镜手术联合促性腺激素释放激素激动剂治疗深部浸润型子宫内膜异位症的临床疗效分析[J/CD].中华妇幼临床医学杂志(电子版), 2014, 10(2): 189-192.
|
| [10] |
梁炎春, 姚书忠. 腹腔镜肠道子宫内膜异位症手术并发症防治[J]. 中国实用妇科与产科杂志, 2015, 5(5): 388-392. |
 2019, Vol. 17
2019, Vol. 17


