| 乳腺纤维瘤病样梭形细胞癌1例 |
女,50岁,左乳肿块1个月余,伴轻压痛。体征:双乳形态基本对称,无畸形,双乳头无短小、无内缩、无溢液、无溢血、无偏斜,皮肤无红肿、溃破。左乳内上象限约10点方向可扪及一质韧结节,大小2.0 cm×1.5 cm,边界清楚,表面欠光整,活动度欠佳,伴轻压痛。双侧腋窝及锁骨上下区未扪及明显肿大淋巴结。乳腺彩超示:①双乳小叶增生。②双乳低回声结节,BI-RADS 3类。③双腋下低回声结节,考虑为淋巴结。
MRI动态增强扫描示左乳内上象限(约10点方向,距离乳头根部约43 mm)肿块样强化病变,呈类圆形,边缘尚清晰,内部呈不均匀强化,边缘部分可见小环形强化;动态增强扫描时间信号强度曲线(TICmax)呈廓清型:动脉早期呈快速强化,延迟期未见明显离心扩散。病灶大小2.2 cm×1.7 cm×1.7 cm,可见增粗的供血动脉,靠近乳头、胸壁、皮肤未见直接累及,高b值DWI序列上病灶呈高信号,ADCmin值0.512×10-3 mm2/s;T1WI呈稍低信号,T2WI呈不均匀高信号(图 1a~1h)。
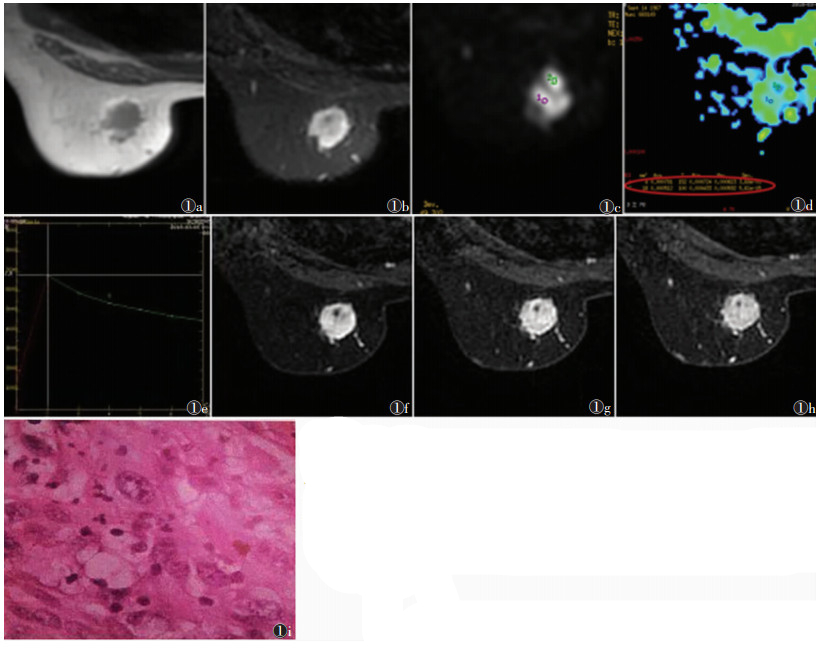 |
| 图 1 女,50岁 图1a T1WI示病灶呈稍低信号 图 1b T2WI示病灶呈不均匀高信号 图 1c 高b值DWI示病灶呈不均匀高信号 图 1d 病灶ADCmin值(0.512×10-3 mm2/s) 图 1e TICmax呈廓清型 图 1f~1h 动态增强扫描(1、3、6期)。动脉早期强化明显,延迟期未见明显离心扩散 图 1i 镜下见肿瘤细胞呈梭形、卵圆形,排列成束状、编织状伴硬化性间质。梭形细胞形态较温和,有少量核分裂象(HE×200)。结合免疫组化倾向于纤维瘤病样梭形细胞癌 |
病理检查:①普通石蜡切片。(左乳)送检组织2块,体积2.5 cm×2.5 cm×1.5 cm。镜下见肿瘤细胞呈梭形、卵圆形,排列成束状、编织状伴有硬化性间质。梭形细胞形态较温和,有少量核分裂象(图 1i)。②免疫组化:CK-pan(+)、CK5/6(+)、34βE12(+)、P63(+)、SMA(部分+)、Desmin(-)、ALK(-)、Vim(+)、CD117(-)、ER(-)、PR(-)、CerbB-2(-)、Ki67(+约70%)。③病理诊断:结合免疫组化倾向于纤维瘤病样梭形细胞癌。
讨论:乳腺纤维瘤病样梭形细胞癌(breast fibromatosis-like spindle cell carcinoma,FLSCC)是乳腺化生性癌的一种罕见类型,属低度恶性肿瘤,占乳腺癌的比例小于1%[1]。以轻中度异型性的梭形细胞增生为主[2-3],梭形细胞占整个肿瘤的95%以上,上皮成分≤5%,上皮常位于病变中间,而边缘较缺乏。其形态温和,酷似良性病变,易误诊[4-5]。文献[2, 6]报道,FLSCC均见于女性,发病年龄40~80岁,平均63.5岁;临床可触及无痛、质硬、活动度较差的肿块,直径1.0~7.0 cm(平均2.9 cm)。梭形细胞癌的5年生存率约64%比一般的化生性癌高[1, 7]。
目前暂未见国内外有关FLSCC的MRI报道。该病灶在MRI上表现为类圆形,边缘尚光整,在形态学上具有偏良性病变的特征,笔者认为,这与FLSCC以梭形细胞为主,且梭形细胞为轻中度异型性细胞有关,因此,病灶在形态学上偏向于良性病变的特点。另外,FLSCC为低度恶性,在DWI上呈高信号,ADC值较低、TICmax呈廓清型等MRI表现与非特殊类型乳腺恶性病变的一般特点相符合。
该病灶在MRI上的表现特点需与下列乳腺肿瘤鉴别:①纤维腺瘤,T1WI呈低或等信号;T2WI表现多样,可为等、略高或极高信号,少数可呈低信号[8]。可有较特征性的内部分隔,内部分隔T2WI呈低信号且强化不明显[8-9]。纤维腺瘤的ADC值常较高,>1.20×10-3 mm2/s[9]。②黏液癌,单纯型黏液腺癌以类圆形、光滑边缘多见,T2WI常呈高信号,与自由水的信号相似,ADC值较高,高于良性病变,黏液癌的ADC值为(1.92±0.68)×10-3 mm2/s[10],另有文献[11]报道其TIC以平台型为主。混合型黏液腺癌以不规则形态、毛刺状边缘多见,因含浸润性癌的成分,故T2WI呈等、稍低或稍高信号,ADC值较低,TIC以流出型为主[11]。③非特殊类型乳腺癌(浸润性导管癌),常呈浸润性生长(表现为分叶、毛刺、边界不清等),且肿瘤细胞排列较密实,T2WI常呈稍高信号[12]。
综上所述,FLSCC为低度恶性肿瘤,其在形态学上具有偏良性病变的特征,易误诊。但本例ADC值较低,TICmax呈廓清型等MRI表现与非特殊类型乳腺恶性病变的一般特点相符。因此,综合其MRI表现特点,可给出BI-RADS 4或5类的诊断,建议临床手术切除并病理确诊。由于本研究仅1例,其MRI表现并不具有代表性及特征性,需扩大样本进一步研究。
| [1] |
Tavassoli FA, Devilee P, Organization WH. Pathology and genetics of tumours of the breast and female genital organs[M]. International Agency for Research on Cancer, 2003: 229.
|
| [2] |
张秀珊, 严军宁, 张玉兰, 等. 乳腺纤维瘤病样梭形细胞癌临床病理分析[J]. 临床与实验病理学杂志, 2005, 21(5): 559-562. |
| [3] |
丁华野, 皋岚湘, 张建中, 等. 乳腺"纤维瘤病样"梭形细胞癌[J]. 诊断病理学杂志, 2005, 12(2): 85-87. DOI:10.3969/j.issn.1007-8096.2005.02.002 |
| [4] |
史健, 杨文涛, 陈彤箴, 等. 乳腺纤维瘤病样梭形细胞癌[J]. 临床与实验病理学杂志, 2005, 21(1): 117-120. DOI:10.3969/j.issn.1001-7399.2005.01.032 |
| [5] |
Kinkor Z, Svitáková I, Ryska A, et al. Metaplastic spindle-cell (fibromatosis-like) carcinoma of the breast-report of 4 cases[J]. Cesk Patol, 2002, 38: 164-168. |
| [6] |
Sneige N, Yaziji H, Mandavilli SR, et al. Low-grade (fibromatosislike) spindle cell carcinoma of the breast[J]. Am J Surg Pathol, 2001, 25: 1009-1016. DOI:10.1097/00000478-200108000-00004 |
| [7] |
Wargotz ES, Deos PH, Norris HJ. Metaplastic carcinomas of the breast Ⅱ Spindle cell carcinoma[J]. Hum Pathol, 1989, 20: 732-740. DOI:10.1016/0046-8177(89)90065-8 |
| [8] |
汪晓红, 彭卫军, 杨文涛, 等. 乳腺纤维腺瘤的MRI表现及与病理对照[J]. 中华放射学杂志, 2007, 41(5): 467-471. DOI:10.3760/j.issn:1005-1201.2007.05.005 |
| [9] |
赵红, 郑穗生, 姚文君, 等. 乳腺纤维腺瘤MRI诊断[J]. 实用放射学杂志, 2014, 30(2): 227-231. DOI:10.3969/j.issn.1002-1671.2014.02.009 |
| [10] |
钟琦, 崔凤. 乳腺MRI对不同类型黏液腺癌的诊断价值[J]. 中国临床医学影像杂志, 2016, 27(2): 94-97. |
| [11] |
范晓彧, 杨军. 乳腺浸润性导管癌的MRI诊断[J]. 放射学实践, 2010, 25(1): 59-62. DOI:10.3969/j.issn.1000-0313.2010.01.018 |
| [12] |
王黎明. 乳腺浸润性导管癌3T磁共振动态增强特征与预后的相关性研究[J]. 中国医学影像学杂志, 2011, 19(8): 596-600. DOI:10.3969/j.issn.1005-5185.2011.08.009 |
 2019, Vol. 17
2019, Vol. 17


