脑卒中后吞咽障碍(post-stroke dysphagia,PSD)是脑卒中后常见的并发症之一。据统计,脑卒中患者中有50%-60%伴随吞咽障碍[1]。PSD通常会导致营养不良[2]、脱水、吸入性肺炎等后果[3],感染相关的致死率更是高达50%[4],严重影响患者的生活质量及预后,增加家庭及社会的负担。因此,对PSD的早期诊断和干预在神经康复中越来越受到重视。
重复经颅磁刺激(repetitive transcranial magnetic stimulation,rTMS)是一种安全、高效、非侵入性的脑刺激技术,它能够通过脉冲磁场产生诱发电位,影响脑内代谢和神经电活动[5]。其中,高频(>1 Hz)刺激产生兴奋作用,低频(≤1 Hz)刺激产生抑制作用[6]。近年来,国内外已有一些研究将经颅磁刺激用于临床治疗PSD,其方案选择各异,高频刺激常见频率为3 Hz、5 Hz及10 Hz,低频刺激常见频率为1 Hz,刺激部位的选择有健侧、患侧以及双侧舌咽部皮质代表区。虽然国内外已有关于rTMS改善PSD患者的吞咽功能的系统评价[7],但其并没有对rTMS的不同参数设置进行分析,因此笔者着眼于rTMS参数设置(频率、部位等),以期优化治疗方案,为rTMS干预PSD提供可靠且全面的证据。
1 资料与方法 1.1 检索策略计算机检索PubMed、EMbase、Cochrane library、CNKI、VIP、CBM、和万方数据库。文献检索起止时间为从数据库建库至2018年1月。文种限中、英文。同时,追溯纳入研究的参考文献,以补充获取相关文献。英文检索词包括repetitive transcranial magnetic stimulation, rTMS, post-stroke dysphagia, dysphagia, swallowing disorders, deglutition disorders等。中文检索词包括经颅磁刺激、重复经颅磁刺激、吞咽障碍、吞咽困难、TMS、rTMS、PSD。以PubMed为例,其具体检索策略如下:
#1 repetitive transcranial magnetic stimulation OR rTMS
#2 post-stroke dysphagia OR swallowing disorders OR deglutition disorders
#3 #1 AND #2
1.2 文献纳入与排除标准 1.2.1 研究类型重复经颅磁刺激治疗脑卒中后吞咽障碍的随机对照试验(RCT)。
1.2.2 研究对象患者为缺血性或出血性卒中并发吞咽,卒中经CT或MRI证实。排除由继发性原因引起的吞咽功能损害患者。种族和国籍不限。
1.2.3 干预措施试验组vs对照组:rTMS+常规吞咽康复治疗vs假性刺激或空白对照+常规吞咽康复治疗。
1.2.4 结局指标① 吞咽功能障碍和严重程度量表(dysphagic outcome and severity scale, DOSS); ②渗透-误吸量表(penetration aspiration scale, PAS); ③功能性吞咽困难量表(functional dysphagia scale, FDS); ④美国语言听力协会结局指标评价系统吞咽功能量表(American speech-language hearing association national outcomes measurements system swallowing scale, ASHANOMS); ⑤视频吞咽造影功能障碍量表(videofluoroscopic dysphagia scale, VDS); ⑥临床吞咽困难量表(clinical dysphagia scale, CDS); ⑦吞咽困难分级(degree of dysphagia, DD); ⑧洼田饮水试验评分; ⑨藤岛一郎吞咽功能评分; ⑩运动诱发电位(motor evoked potentials, MEP)波幅; 巴式指数(Barthel Index, BI); 改良巴式指数(MBI)。
1.2.5 排除标准① 重复发表; ②综述类及会议论坛文献; ③缺乏原始数据且索取无果; ④研究设计不符合随机对照试验; ⑤干预措施不符合文章要求。
1.3 文献质量评价根据Cochrane协作网推荐的偏倚风险评估方法对纳入文献进行风险评估。评估的主要内容包括:①随机分配方案的产生; ②分配方案的隐藏; ③盲法的实施; ④结果数据的完整性; ⑤选择性报告结果。用“低风险”表示低偏倚风险,“高风险”表示高偏倚风险,“不清楚”表示文献未提供足够的信息以供进行偏倚分析。
1.4 资料提取文献筛选时首先阅读文题和摘要,在排除明显不相关的文献后,进一步阅读全文,以确定最终是否纳入,由2位评价员独立完成,若遇争议则通过第三位评价员介入进行讨论。资料提取内容主要包括:①纳入研究的基本信息,包括研究题目、发表杂志及时间等; ②研究对象的基线特征,如各组的入选标准和样本量; ③干预措施的具体细节,rTMS各项参数设置等; ④偏倚风险评价的关键要素; ⑤所关注的结局指标和统计学方法。
1.5 统计学分析Meta分析采用Cochrane协作网提供的RevMan 5.3软件进行:①先用χ2检验进行异质性分析,再根据异质性选择适当的效应模型。若I2 < 50%,可认为多个研究具有同质性,选择固定效应模型; 若I2>50%,可认为多个研究结果有异质性,需进行异质性分析和处理,若异质性仍无法消除,则运用随机效应模型进行分析。②对于二分类变量,以比值比(odds ratio,OR)、相对危险度(relative risk,RR)、风险差异(risk difference,RD)作为统计量进行合并。对于数值变量以加权均数差(weighted mean difference,WMD)、标准化均数差(standardized mean difference,SMD)作为统计量进行合并。
2 结果 2.1 纳入RCT的一般情况及基线特征初检出相关文献129篇,经逐层筛选后,最终纳入7个RCT [8-14],共234例PSD患者。对于缺失信息,以电话或邮件形式联系了第一作者或通讯作者后,暂无回复。文献筛选流程和纳入研究的基本特征,结果未展示。
2.2 纳入研究的偏倚风险评价根据Cochrane协作网推荐的偏倚风险评估方法,对纳入研究进行偏倚风险评估,7个研究中均提及“随机”,但只有3个研究[8, 9, 14]对随机序列的产生过程进行详细描述。2个研究[9, 14]实施了双盲,6个研究[9-14]实施了评价者单盲。2个研究[9, 14]报道了分配方案隐藏情况。所有研究均完整报道了研究结果,均无选择性报道结果。
2.3 Meta分析结果 2.3.1 治疗有效性共纳入6个[9-14]RCT,合计178例PSD患者,随机效应模型Meta分析结果显示,rTMS治疗组较对照组能够显著改善PSD患者的吞咽功能[SMD=-1.00,95%CI(-1.67, -0.33),P=0.004](图 1)。
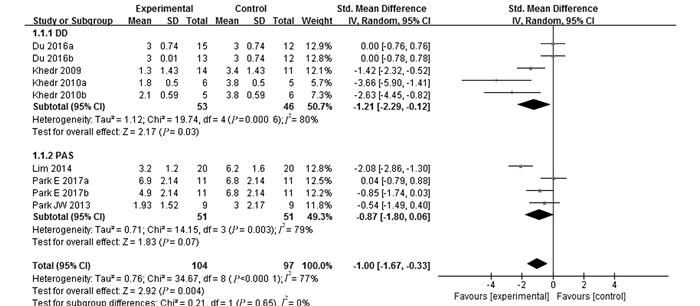
|
图 1 rTMS组与对照组总体改善吞咽功能疗效比较的Meta分析 |
5个研究[9-11, 13, 14]观察了高频rTMS对PSD患者吞咽功能的影响,合计125例患者,随机效应模型Meta分析结果显示,高频rTMS治疗组较对照组能够显著改善PSD患者的吞咽功能[SMD=-0.67,95%CI(-1.04,-0.30),P=0.000 4](图 2)。仅有2个研究[9, 12]观察了低频rTMS对PSD患者吞咽功能的影响,主要结局指标方面[9], 与对照组相比较DD评分改善差异有统计学意义(P<0.05)[12],与对照组相比较PAS评分改善差异有统计学意义(P=0.011),提示低频rTMS在促进吞咽功能恢复方面有积极作用。
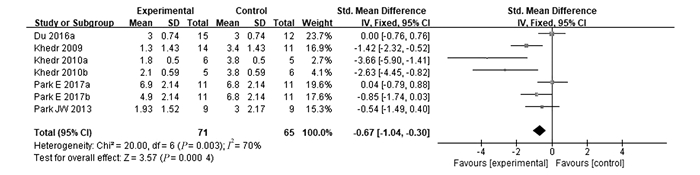
|
图 2 高频rTMS组与对照组总体改善吞咽功能疗效比较的Meta分析 |
3个研究[9, 12, 14]将rTMS的刺激部位定位于健侧,合计83例患者,随机效应模型Meta分析结果显示,rTMS治疗组与对照组在吞咽功能的治疗效果上无差异[SMD=-0.88,95%CI(-2.17,0.41),P>0.05]。3个研究[9, 10, 13]将rTMS的刺激部位定位于患侧,合计74例患者,随机效应模型Meta分析结果显示,两组在吞咽功能的治疗效果上差异无统计学意义[SMD=-0.44,95%CI(-1.34,0.47),P>0.05]。3个研究[11, 13]将rTMS的刺激部位定位于双侧,合计44例患者,随机效应模型Meta分析结果显示,rTMS治疗组与对照组在吞咽功能的治疗效果上差异有统计学意义[SMD=-2.15,95%CI(-3.90,-0.41),P<0.05](图 3)。
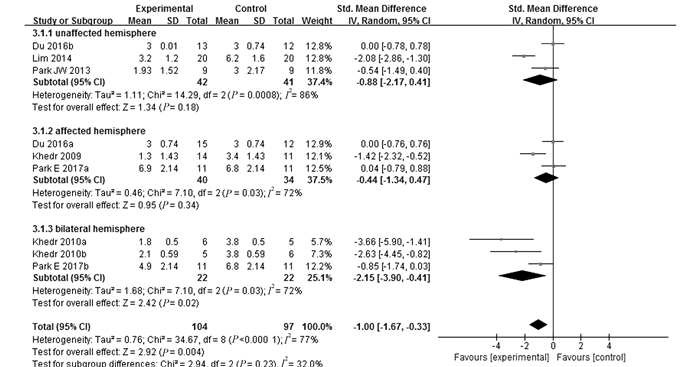
|
图 3 不同刺激部位rTMS组与对照组总体改善吞咽功能疗效比较的Meta分析 |
3个研究[9-11]观察了rTMS对PSD患者日常生活活动能力的影响,合计88例患者,固定效应模型Meta分析结果显示,rTMS组的BI评分[SMD=1.25,95%CI(0.78,1.73),P=0.000 1]与对照组相比差异有统计学意义(图 4)。
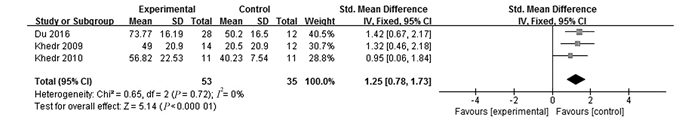
|
图 4 rTMS组与对照组BI评分比较的Meta分析 |
吴昊等[8]记录了患者在吞温开水时舌骨上下肌群的sEMG的最大波幅值,结果提示,低频组和高频组均优于对照组,且低频组优于高频组,差异有统计学意义。Du和Park E[9, 13]记录了健侧及患侧大脑半球的运动诱发电位情况,他们发现低频rTMS不仅可以降低健侧大脑半球的皮质兴奋性,还增加了患侧大脑半球的皮质兴奋性,而高频rTMS仅仅增加了患侧大脑半球的皮质兴奋性,为rTMS治疗PSD奠定了神经电生理学基础。
2.3.5 安全性6个研究[9-14]报道了不良反应情况。其中,1个研究[12]报道有1例患者出现轻微头痛,1个研究[9]报道有3例患者出现轻微头痛,1例患者出现刺痛感,但均为一过性疼痛,可自行缓解。
3 讨论吞咽障碍主要有神经源性和病理性两种类型,神经源性吞咽障碍主要由脑卒中、脑神经病变、锥体外系疾病等引起[15]。rTMS可提供不同频率的刺激改变靶向皮质代表区的磁场从而改变皮质代表区的活性。本研究纳入了6个RCT共178例患者,通过DD和PAS的META分析森林图结果提示,rTMS能够显著提高PSD患者的总体吞咽水平。BI评分的Meta分析森林图显示,rTMS治疗能使患者日常生活活动能力得到一定提高,分析原因可能是吞咽功能的改善直接影响了患者的营养摄取,进而提高了患者的生活质量。
吞咽运动是由延髓支配并由双侧大脑皮层共同调控的一系列协调运动,既往的理论认为单侧半球病灶并不会导致吞咽运动障碍,然而随着功能磁共振成像(functional magnetic resonance imaging,fMRI)的应用,越来越多的临床证据表明单侧大脑半球病灶与吞咽障碍存在着紧密联系。本研究中对不同损伤侧的rTMS的治疗效果进行了亚组分析,结果提示定位于双侧的rTMS的临床评分要优于单侧,这可能是因为吞咽功能是由左右半球不同皮质功能区域在时间上相互配合,序贯决策来完成的,并且有研究发现右侧半球皮质主要参与吞咽运动的执行,而左侧半球皮质则主要是参与吞咽计划的形成[16, 17]。值得注意的是,大脑半球在吞咽运动中的高级调控机制仍有争议。
本研究存在以下几方面的局限性:①各研究由于患者临床特征的差异、rTMS治疗强度及周期的差异以及吞咽功能评估方法的差异,可能造成偏倚; ②纳入的7篇研究文献方法学质量并不高,5个研究[9, 10, 13, 14]使用假刺激作为对照,但并没有研究检验盲法是否成功,可能会增加测量实施偏倚; ③由于纳入文献多为近5年的外文文献,国内对于rTMS治疗PSD的RCT较少,故还需要扩大样本,为结论提供更坚实的证据。
另外,我们也建议未来研究能关注以下方面:①探索适合PSD患者的理想rTMS治疗频率。刘玲等[7]对rTMS治疗脑卒中后吞咽功能障碍的系统评价和文献回顾中,认为rTMS能够改善PSD,但其纳入的研究并没有固定rTMS的频率(如:高、低频rTMS治疗均有)。因此单独高频、低频rTMS或者联合应用,何种更适用于PSD患者,尚待更多研究进行验证。②从神经影像学角度进一步探讨rTMS改善吞咽功能的作用机制。根据既往研究,在吞咽运动功能影像学中,初级感觉运动区域(S1M1)不仅恒定被激活,同时也是激活信号最强的区域,可认为该区主要与吞咽过程中随意吞咽动作相关。运动前区(PM)和辅助运动区(SMA)也出现了信号激活,推测可能与吞咽运动过程中感觉运动信息的整合和吞咽运动概念的形成有关[18]。因此如何选择rTMS的治疗部位,能使患者有客观神经影像学上和主观评定量表上的改善,与预后是否相关,仍需做进一步研究。
综上所述,基于目前证据,重复经颅磁刺激治疗脑卒中后吞咽障碍的疗效优于单纯常规康复或药物治疗。然而由于国内缺乏相应的多中心、高质量的RCT,而国外RCT样本较少,因此所获证据质量不高,尚需大样本、高质量的RCT以进一步验证其疗效。
| [1] | Liao X, Xing G, Guo Z, et al. Repetitive transcranial magnetic stimulation as an alternative therapy for dysphagia after stroke: A systematic review and meta-analysis[J]. Clinical Rehabilitation, 2016, 31(3): 289-298. |
| [2] | Murray J, Miller M, Doeltgen S, et al. Intake of thickened liquids by hospitalized adults with dysphagia after stroke[J]. Int J Speech Lang Pathol, 2013, 16: 486-494. |
| [3] | Doeltgen SH, Bradnam LV, Young JA, et al. Transcranial non-invasive brain stimulation in swallowing rehabilitation following stroke-A review of the literature[J]. Physiology & Behavior, 2015, 143: 1-9. |
| [4] | Cabre M, Serra-Prat M, Palomera E, et al. Prevalence and prognostic implications of dysphagia in elderly patients with pneumonia[J]. Age and Aging, 2010, 39(1): 39-45. DOI: 10.1093/ageing/afp100. |
| [5] | Lefaucheur J, André-Obadia N, Antal A, et al. Evidence-based guidelines on the therapeutic use of repetitive transcranial magnetic stimulation (rTMS)[J]. Clinical Neurophysiology, 2014, 125: 2 150-2 206. DOI: 10.1016/j.clinph.2014.05.021. |
| [6] | Liew S, Santarnecchi E, Buch ER, et al. Non-invasive brain stimulation in neurorehabilitation: local and distant effects for motor recovery[J]. Frontiers in Human Neuroscience, 2014, 8: 378. |
| [7] |
刘玲, 刘海波, 王晓玲, 等. 重复经颅磁刺激治疗卒中后吞咽功能障碍的系统文献回顾[J].
中国脑血管病杂志, 2014, 11(5): 250-255.
Liu L, Liu HB, Wang XL, et al. Repetitive transcranial magnetic stimulation for post-stroke dysphagia:a systematic review of the literature[J]. Chinese Journal of Cerebrovascular Diseases, 2014, 11(5): 250-255. DOI: 10.3969/j.issn.1672-5921.2014.05.007. |
| [8] |
吴昊, 潘建罡, 符家武, 等. 不同频率重复经颅磁刺激对脑卒中吞咽功能障碍患者吞咽功能及其表面肌电图的影响[J].
重庆医学, 2017, 46(32): 4 564-4 566.
Wu H, Pan JG, Fu JW, et al. Efficacy of different frequency of repeated transcranial magnetic stimulation for post-stroke dysphagia and mechanism of surface electromyogram[J]. Chongqing Medicine, 2017, 46(32): 4 564-4 566. |
| [9] | Du J, Yang F, Liu L, et al. Repetitive transcranial magnetic stimulation for rehabilitation of post stroke dysphagia: A randomized, double-blind clinical trial[J]. Clin Neurophysiol, 2016, 127: 1 907-1 913. DOI: 10.1016/j.clinph.2015.11.045. |
| [10] | Khedr EM, Abo-Elfetoh N, Rothwell JC. Treatment of post-stroke dysphagia with repetitive transcranial magnetic stimulation[J]. Acta Neurol Scand, 2009, 119: 155-161. DOI: 10.1111/ane.2009.119.issue-3. |
| [11] | Khedr EM, Abo-Elfetoh N. Therapeutic role of rTMS on recovery of dysphagia in patients with lateral medullary syndrome and brainstem infarction[J]. J Neurol Neurosurg Psychiatry, 2010, 81: 495-499. DOI: 10.1136/jnnp.2009.188482. |
| [12] | Lim KB, Lee HJ, Yoo J, et al. Effect of low frequency rTMS and NMES on subacute unilateral hemispheric stroke with dysphagia[J]. Ann Rehabil Med, 2014, 38: 592-602. DOI: 10.5535/arm.2014.38.5.592. |
| [13] | Park E, Kim MS, Chang WH. Effects of bilateral repetitive transcranial magnetic stimulation on post-stroke dysphagia[J]. Brain Stimulation, 2017, 10: 75-82. DOI: 10.1016/j.brs.2016.08.005. |
| [14] | Park JW, Oh JC, Lee JW, et al. The effect of 5Hz high-frequency rTMS over contralesional pharyngeal motor cortex in post-stroke oropharyngeal dysphagia: a randomized controlled study[J]. Neurogastroenterol Motil, 2013, 25(4): 324-e250. DOI: 10.1111/nmo.2013.25.issue-4. |
| [15] | Serra-Prat M, Hinojosa G, Lopez D, et al. Prevalence of oropharyngeal dysphagia and impaired safety and efficacy of swallow in independently living older persons[J]. Journal of the American Geriatrics Society, 2011, 59(1): 186-187. DOI: 10.1111/jgs.2011.59.issue-1. |
| [16] | Mihai PG, Otto M, Platz T, et al. Sequential evolution of cortical activity and effective connectivity of swallowing using fMRI[J]. Hum Brain Mapp, 2014, 35(12): 5 962-5 973. DOI: 10.1002/hbm.v35.12. |
| [17] | Teismann IK, Dziewas R, Steinstraeter O, et al. Time-dependent hemispheric shift of the cortical control of volitional swallowing[J]. Hum Brain Mapp, 2009, 30(1): 92-100. DOI: 10.1002/hbm.v30:1. |
| [18] | Malandraki GA, Sutton BP, Perlman AL, et al. Neural activation of swallowing and swallowing-related tasks in healthy young adults: an attempt to separate the components of deglutition[J]. Hum Brain Mapp, 2009, 30(10): 3 209-3 226. DOI: 10.1002/hbm.v30:10. |
 2018, Vol. 39
2018, Vol. 39

